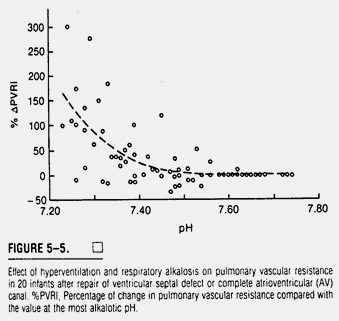
Влияние гипервентиляции с сопутствующим респираторным алкалозом на PVR неоднократно показано на животных моделях легочной гипертензии и у новорожденных со стойкой легочной гипертензией (40). У младенцев, перенесших ИК, PVR очень чувствительно к изменениям pH, вызываемым колебаниями PCO2 (60). На рисунке 5-5 показаны результаты у 20 младенцев моложе 1 года, у которых манипуляции с PCO2 проводились после устранения ДМЖП или коррекции дефекта полного атриовентрикулярного канала. Эти пациенты были гемодинамически стабильны, получали инотропную поддержку и не имели значительной послеоперационной легочной гипертензии. Они седатировались морфином (0,1мг/кг), релаксировались и механически вентилировались в течение 4 часов после отлучения от искусственного кровообращения. Ступенчатые перемены PCO2 вызывались системным изменением вентиляторной частоты, предоставляя возможность pH колебаться соответственно изменению PCO2. На рисунке 5-5 показан процент отклонения PVR у отдельных пациентов от большинства в условиях алкалоза. Обратите внимание, что когда pH находился в нормальных приделах (от 7,35 до 7,45), но при этом становился менее щелочным, PVR у отдельных пациентов повышалось более чем в два раза. Когда pH приближался к 7,30, нашей контрольной величине, PVR достигало среднего значения 9,2 Ед·м2. У трех из 20 пациентов давление в легочной артерии при этом достигало системного уровня и было легко и полностью обратимо после восстановления исходных параметров вентиляции. Подобные результаты были получены при назначении пациентам для дыхания инспираторных концентраций углекислого газа (45), делая маловероятным то, что падение легочных объемов ниже желаемого уровня, вследствие снижения минутной вентиляции при низкой частоте IMV, могло служить причиной подъема PVR. Кроме того, PaO2 во время таких маневров снижался незначительно, делая альвеолярную гипоксическую вазоконстрикцию маловероятной причиной такого эффекта.
 |
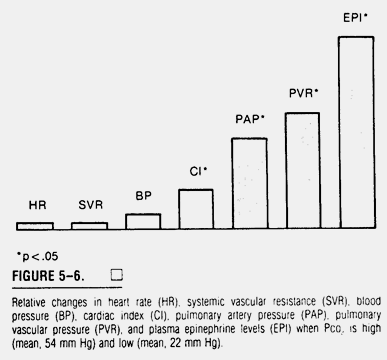
Выдвинуто множество медиаторов повышения легочно-сосудистого тонуса, но роль каждого вещества в отдельности остается неясной. Предполагается, что тромбоксан и простациклин могут играть важную роль в генезе легочно-артериальной гипертензии (повышение тромбоксана A2), и при ее реверсии с помощью механического действия гипервентиляции на продукцию простациклина. Мы установили, что повышение PVR, возникаемое при подъеме PCO2, и устраняемое при гипервентиляции, было не связано с увеличением продукции тромбоксана или простациклина; образцы крови для исследования забиралась из легочной артерии или из левого предсердия (59). Однако при повышении PCO2 наблюдалось значительное увеличение эндогенной продукции адреналина и норадреналина (Рисунок 5-6) (57).
Рисунок 5-6. Относительные изменения частоты сердечных сокращений (HR), системного сосудистого сопротивления (SVR), кровяного давления (BP), сердечного индекса (CI), легочно-артериального давления (PAP), легочно-сосудистого сопротивления (PVR) и плазменного уровня адреналина (EPI) при высоком (в среднем 54 ммHg) и низком (в среднем 22 ммHg) PCO2.
 |
Таким образом, несмотря на повышение среднего давления в дыхательных путях, умеренная гипервентиляция у детей после операции на сердце приводит к снижению PVR. Более выраженные степени гипервентиляции, даже у пациентов со стойкой легочной гипертензией после операции, не достоверно снижают PVR. Умеренная гиперкарбия увеличивает PVR, которое может серьезно изменять гемодинамическую стабильность у отдельных пациентов. Чистое действие сосудистого тонуса, вызванное изменениями pH и PCO2 в результате изменения минутной вентиляции, значительно больше выражено в малом круге кровообращения, чем в системных сосудах. Эти находки послужили обоснованием нашей тактики лечения новорожденных и младенцев с умеренной легочной гипертензией в ближайшие послеоперационные часы, когда PVR может быть временно повышено.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.