тирующей окклюзии, предсуществующего коллатерального кровотока и микроскопических очажков некроза, обусловленных тромбоцитарными эмболами. Наконец, у некоторых больных снижение функции левого желудочка может обусловить диффузное уменьшение коронарного кровотока; в этих условиях к очаговому поражению миокарда может присоединиться циркулярный субэндокардиальный некроз. Эволюция и заживление инфаркта миокарда
Мертвый миокард вызывает воспалительную клеточную реакцию. Вначале это нейтрофилы, затем моноциты, а потом инфильтрация некротизированных тканей фибробластами из прилегающего жизнеспособного миокарда. В этой области откладывается коллаген, превращая ее в фиброзный рубец. Существенное отложение коллагена начинается с 7-го дня и заканчивается через несколько недель. Большинство зрелых фиброзных рубцов содержат изолированные скопления живых миоцитов. В некоторых рубцах непосредственно под эндокардом сохраняются полоски живого миокарда толщиной в 2—3 клетки. Если эти миокардиальные клетки образуют соединяющиеся между собой фрагменты общей сетки, создаются предпосылки для реализации механизма re-entry и, таким образом, развития желудочковых аритмий. Осложнения инфаркта
Внезапная смерть, обусловленная желудочковыми аритмиями в первые сутки заболевания, не зависит от размеров очага поражения и может развиться при относительно небольшой массе некроза. Наоборот, кардиогенный шок непосредственно связан с объемом пораженного миокарда левого желудочка. Проксимальная окклюзия передней нисходящей артерии наиболее частая причина развития кардиогенного шока, так как она снабжает кровью 50—60% массы миокарда левого желудочка (ЛЖ). У больных с кардиогенным шоком сопутствующая гипоперфузия тканей обусловливает развитие в дополнение к первоначальному очагу поражения субэндокардиального некроза остальной части желудочка. Это наиболее частая причина распространения инфаркта.
Ряд тяжелых осложнений, включая растяжение зоны инфаркта, разрыв сердца, развитие аневризмы, разрыв межжелудочковой перегородки развивается вследствие трансмурального инфаркта. Наличие тонкого (толщиной в 2-3 клетки) субэндокардиального слоя живого миокарда, по-видимому, предохраняет от этих осложнений.
Растяжение области инфаркта
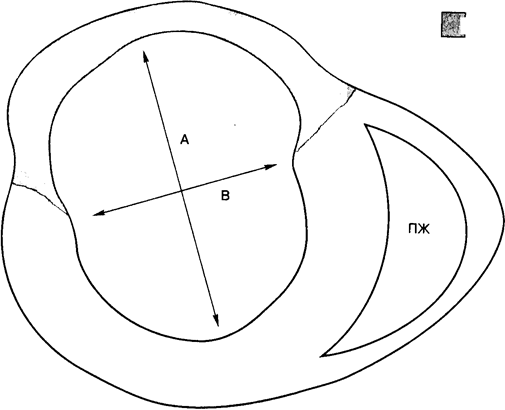
Растяжение и истончение области инфаркта происходит там, где поражение носит трансмуральный характер и ведет к выбуханию стенки желудочка (рис. 3). Это изменение формы желудочка в области инфаркта обусловлено растяжением, разрывом и разрежением некротизированных миоцитов и не обусловлено дополнительным некрозом. Развитие нового некроза ведет к распространению (расширению) инфаркта (см. выше). Изменение формы области инфаркта начинается до процессов рубцевания, обычно через 24 часа от начала приступа. После развития фиброза эти изменения формы желудочка, закрепляются и становятся постоянными. Эти изменения формы вместе с расширением полости ЛЖ ведут к адаптивной гипертрофии сохранившегося миокарда, но итоговый ре-
Острый инфаркт
Д Инфаркт
10
Нормальный миокард
Рис. 3. Растяжение области инфаркта. Область острого некроза выбухает, а стенки желудочка в этой области истончается. Сагиттальный (А) и фронтальный (Б) размеры полости левого желудочка неодинаковы. ПЖ - правый желудочек.
11
зультат (ремоделирование может неблагоприятно сказываться на функциональной способности сердца. Этот процесс характерен для трансмурального поражения и поэтому гораздо чаще наблюдается при инфарктах переднеперегородочной локализации, в основе которых лежит проксимальная окклюзия передней нисходящей артерии.
Разрыв миокарда
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.