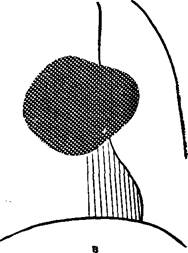
Аналогичная рентгенологическая картина оперативно проверенных опухолей в виде песочных часов представлена также на рис. 109.
Если в большинстве случаев диагностика неврогенных опухолей средостения не представляет больших трудностей, при условии их расположения в реберно-позвоночном пространстве, то при атипич-ной локализации этих образований нозологическая диагностика становится крайне трудной и часто даже невозможной. Мы уже указывали, что более чем в 93% случаев неврогенные опухоли локализуются паравертебрально, что и позволяет приблизиться к правильному диагнозу.
В тех относительно редких наблюдениях, когда неврогенные опухоли располагаются в переднем средостении, как правило, имеют место диагностические ошибки; диагноз уточняется лишь при гистологическом исследовании. Предоперационная диагностика тем более трудна, что и характерные для неврогенных опухолей клиниче-
|
|
|
Рис. 104. Неврогенная опухоль средостения. а — прямая рентгенограмма; б — томограмма в левой косой проекции; |
Рис. 104. То же наблюдение.
в — косой снимок в условиях искусственного пневмоторакса. Опухоль бугристая, неправиль-| ной формы.
ские симптомы обычно отсутствуют при их расположении в переднем средостении.
На рис. 110 видно рентгенологическое изображение большой .овоидйой опухоли переднего средостения, обнаруженной случайно при рентгенологическом исследовании. Клинико-рентгенологический диагноз колебался между опухолью вилочковой железы и дермоидной кистой. Гистологическое заключение: доброкачественная неврогенная опухоль.
С еще большими диагностическими трудностями рентгенолог сталкивается в тех случаях, когда неврогенная опухоль распадается и превращается в кисту, иногда тонкостенную, приобретающую характерные для таких образований признаки, включая изменение конфигурации в условиях пневмомедиастинума.
На рис. 111 представлено патологическое образование овоидной формы, расположенное кпереди от позвоночника и достигающее грудины своим передним краем. При пневмомедиастинограмме это образование окаймляется газом со всех сторон (рис. 112). Дополнительные данные о расположении патологического' образования дает поперечная томография (рис. 113). В связи с тем, что конфигурация этого образования несколько изменялась при дыханий, а также при измс-
|
Рис. 105. Неврофиброма средостения. а — прямая рентгенограмма- б— поперечная томограмма (наблюдение ф. А. Астраханцева). |
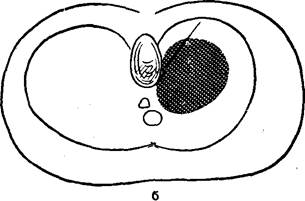
нении положения тела исследуемого, было высказано предположение о наличии в средостении тонкостенной кисты, возможно, бронхогенной. При операции обнаружено кистозное образование, содержавшее жидкость. Гистологическое исследование стенок кисты показало наличие неврогенной опухоли без признаков малигнизации.
Опыт свидетельствует о том, что в толще неврогенных опухолей почти в 30% случаев при операциях и на вскрытиях обнаруживаются полости распада с жидким содержимым. Эти полости, как правило, не выявляются при рентгенологическом исследовании. Они не являются, кстати, признаком малигнизации опухоли. Массивный распад и расплавление всей ткани опухоли с превращением ее в ки-стовидное образование наблюдаются редко.
Мы уже указывали, что в подавляющем большинстве случаез неврогенные опухоли средостения растут медленно. Поэтому внезапное ускорение темпов роста опухоли должно насторожить исследуемого в отношении возможной малигнизации, особенно если этот признак сочетается с разрушением соседних анатомических формаций, например ребер и позвонков. В некоторых случаях при малигнизации отмечается также потеря четкости контуров неврогенной опухоли, но это наблюдается сравнительно редко. Индекс малигнизации неврогенных опухолей средостения превышает 10% (Scorpil и др.); реже малигнизируются ганглионевромы и невриномы.
Необходимо подчеркнуть, что ускорение роста неврогенной опухоли и разрушение прилежащих ребер и позвонков могут иметь место и без наличия Малигнизации, в частности при беременности, менопаузе и т. п. Однако невозможность исключить малигнизацию в этих условиях диктует показания к срочному оперативному вмешательству. Несомненно правильна установка тех клиницистов, которые считают, что любая опухоль средостения должна быть удалена, если к этому нет особых противопоказаний.
На рис. 114 представлены рентгенограммы 27-летнего больного, у которого обнаружена опухоль заднего средостения без изменений в окружающих органах. В это время больной чувствовал себя вполне удовлетворительно. Было рекомендовано динамическое наблюдение. Больной поступил снова через Р/а года с жалобами на жгучие боли в спине, одышку, общую слабость; за последние 3—4 месяца похудел. При рентгенологическом исследовании отмечено резкое увеличение опухоли в размерах и разрушение прилежащего V ребра и тел IV и V позвонков (рис. 115). Цитологическое исследование пунктата из опухоли показало наличие озлокачествленной невриномы. Очень быстро наступили явления поражения спинного мозга с синдромом нижнего спастического парапареза.
Наш собственный опыт подтверждает указания многих авторов о том, что не существует надежных рентгенологических симптомов, позволяющих обнаружить ранние стадии малигнизации неврогенных опухолей средостения.
Дифференциальная рентгенодиагностика неврогенных опухолей средостения может в ряде случаев вызвать большие трудности. Эти опухоли приходится дифференцировать с внутрилегочными образованиями, патологическими образованиями грудных стенок (ребер,
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.