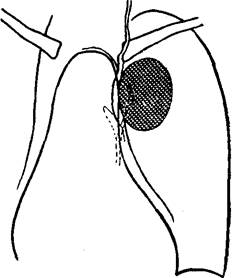
Рис. 7. То же наблюдение. Томограмма в условиях пневмомедиастинума.
На основании полученных данных было сделано заключение о наличии у больной опухоли верхней доли левого легкого. На операции обнаружена и удалена гамартома легкого.
В данном наблюдении как и в значительном числе других, наглядно представлены возможности пневмомедиастинографии в уточнении локализации внутригрудных образований.
Следует особенно подчеркнуть значение рентгенограмм, произведенных в условиях пневмомедиастинума в фазе максимального выдоха. При этом, главным образом в связи с высоким расположением купола диафрагмы, создаются оптимальные условия видимости, так как прослойка газа между срединной тенью и легким максимально расширяется. Эта закономерность была впервые отмечена И. Д. Кузнецовым в 1959 г.
При интерпретации пневмомедиастинограмм следует обращать внимание не только на наличие прослойки газа между легким и средостением, но и на смещение патологического образования кнаружи, а также на отсутствие его окаймления газом со всех сторон. Совокупность этих признаков и позволяет обычно исключить опухоль средостения и остановиться на диагнозе «опухоль легкого».
При наличии обширных спаек в клетчатке средостения с вовлечением медиастинальной плевры пневмомедиастинография может не дать необходимой дополнительной информации, а в отдельных
случаях, особенно при отсутствии необходимого опыта у рентгенолога, интерпретирующего пневмограммы, может стать источником ошибочного заключения.
Если патологическое образование располагается в задне-верхнем отделе грудной клетки, для определения его медиастинальной или внутрилегочной локализации целесообразнее использовать не пнев-момедиастинографию, а искусственный пневмоторакс. Это связано с очень небольшим количеством рыхлой клетчатки в задне-верхнем отделе средостения, в результате чего здесь обычно не удается создать необходимую концентрацию газа, а следовательно, и получить удовлетворительную контрастность.
Искусственный пневмоторакс. Искусственный пневмоторакс позволяет в указанных случаях решить вопрос о локализации патологического образования. Если патологическое образование, расположенное в верхне-заднем отделе грудной клетки, смещается вместе с коллабированным легким, речь идет о внутрилегочном образовании. Если при спадении легкого оно не изменяет своего расположения и проецируется за пределами легкого, можно сделать вывод о его принадлежности к средостению (рис. 8, 9).
При наличии обширных плоскостных спаек, приводящих к облитерации плевральной полости, искусственный пневмоторакс не может быть применен.
В отдельных случаях, когда патологическое образование располагается над диафрагмой и есть основание полагать, что оно исходит из брюшной полости (например, при подозрении на сальниковые диафрагмальные грыжи), может оказаться полезным применение диагностического пневмоперитонеума.
Резюмируя сказанное об уточнении локализации патологических внутригрудных образований, следует подчеркнуть, что комплексное клинико-рентгенологическое исследование при правильной интерпретации прямых и косвенных симптомов, полученных как при обычном рентгенологическом исследовании, так и с помощью специальных методов, в подавляющем большинстве случаев позволяет подтвердить или исключить внутримедиастинальную локализацию опухоли или кисты.
ГЛАВА IV
Рентгенологическая семиотика опухолей и кист валочковой железы.
Среди новообразований среднего и средне-верхнего отделов переднего средостения одно из первых мест по частоте занимают опухоли вилочковой железы, или тимомы.
По данным Crosby, вилочковая (зобная) железа развивается на первом месяце утробной жизни человеческого зародыша из глоточных карманов третьей пары жаберных дуг. В этот период она имеет вид полого тела с толстой стенкой и состоит из удлиненных эпителиальных клеток; это так называемый первичный ти-мус. На 2-м месяце эмбриональной жизни эпителиальные зачатки подвергаются своеобразному превращению в связи с появлением в окружности мезенхимы большого количества лимфоидных элементов, инфильтрирующих ее; в мезенхиму также внедряются сосуды, и первичный эпителиальный тяж получает строение, сходное с лимфатическим узлом. В результате возникает лимфоэпи-телиальный орган, состоящий из двух долей, соединенных перешейком. Каждая доля состоит из долек, отделенных друг от друга соединительнотканной стромой. В дольках различают два слоя — корковый и мозговой. В корковом слое заключены компактные массы мелких клеток, которые гистологически сходны с мелкими лимфоцитами и носят название тимоцитов. Происхождение этих клеток до настоящего времени не выяснено. В мозговом слое преобладают эпителиальные элементы, среди которых располагаются концентрически тельца Гассаля, происходящие из эндотелия артериол. Вилочковая железа у детей располагается в нижнем отделе шеи и в верхнем средостении позади рукоятки и тела гру-' дины, от которой она отделена рыхлой клетчаткой. Фиброзная оболочка, окружающая вилочковую железу внизу, входит в соединительную ткань 'передней поверхности перикарда, а вверху, на уровне I ребра, она связана с fascia colli media. Спереди она прилежит к грудине, сзади соприкасается с трахеей, правой брахиоцефалической и внутренней яремной венами. Нижняя часть вилочковой железы лежит на аорте и перикарде, шейная ее часть несколько выступает над рукояткой грудины. Боковые поверхности обеих долей прикрываются плевральными мешками.
Следует отметить, что местоположение вилочковой железы вари-абельно: Gruber указывает на возможность тимоптоза, когда вилочковая железа располагается кпереди от перикарда и прилежит к диафрагме, тогда как верхний и средний отделы средостения свободны. Laage-Hellmann привел наблюдение над больным, у которого ткань вилочковой железы была обнаружена только на шее.
Изучение функции вилочковой железы показало, что ее инволюция начинается с 12—15 лет, т. е. в период полового созревания. В дальнейшем происходит постепенное замещение ее элементов жировой тканью, и в пожилом возрасте она представляет собой лишь небольшой жировой комок весом около 6 г.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.