Раневая инфекция вначале протекает с образованием воспалительного инфильтрата брюшной стенки, с последующим его рассасыванием либо абсцедированием и реже - с развитием флегмоны. По мере купирования воспалительного процесса в дальнейшем больных беспокоят боли в послеоперационном рубце, которые обусловлены наличием лигатур и лигатурных свищей.
Воспалительные инфильтраты в области послеоперационных швов образуются, как правило, на 3 – 4 сутки после аппендэктомии. Сроки их возникновения зависят от состояния иммунитета и вирулентности и контаминации инфекции. При нормальном течении послеоперационного периода боль в ране практически не беспокоит, она может проявляться при кашле, либо повороте туловища, не принося пациенту особых страданий. При формировании инфильтрата больного беспокоят боли постоянного характера, чаще жгучие, реже - пульсирующие. Боль усиливается при ходьбе, и пациенты ходят, согнувшись, придерживая область швов рукой. При выпрямлении туловища боль усиливается. Температура тела в пределах 37-37,50. Общее состояние больных удовлетворительное. При локальном осмотре обнаруживается отек в области швов, гиперемия кожи. По ходу швов пальпируется болезненное уплотнение продолговатой формы размерами 8 (10) см на 4 (5) см. Инфильтрат располагается в подкожной клетчатке, которая наименее устойчива к воздействию микрофлоры. Апоневроз и мышцы поражаются редко.
В перевязочной больному необходимо снять 1-2 кожных шва, при этом выделяется несколько миллилитров экссудата без запаха, и к вечеру боль уменьшается. Температура тела нормализуется.
Как следует из таблицы 5, подкожный воспалительный инфильтрат отмечен у больных после аппендэктомии при типичном расположении аппендикса в 29,8%, а при аппендэктомии с атипичным расположением червеобразного отростка – в 29,6%. Расширение раны при аппендэктомии с атипичными позициями аппендикса не сказалось на увеличениии процента послеоперационных воспалительных инфильтратов.
При абсцедировании инфильтрата, а это происходит на 4-5 сутки послеоперационного периода, усиливаются боли в области «раны», повышается температура тела до 380 . Ухудшается общее состояния больных. В крови нарастает лейкоцитоз со сдвигом лейкоформулы влево. При осмотре раны выявляется отек ее, гиперемия кожи, резкая болезненность при пальпации. В перевязочной больному необходимо снять 1-2 шва и исследовать рану с помощью пуговчатого зонда. При появлении гноя рану необходимо расширить, санировать перекисью водорода, осушить, дренировать дренажами с диоксидином, либо другим антитсептиком. При поступлении гноя из глубины раны, раскрытие ее следует произвести в условиях операционной. Назначение антибиотиков желательно с учетом чувствительности микрофлоры к ним.
Нагноение (абсцедирование) послеоперационного инфильтрата при аппендэктомии с типичной позицией червеобразного отростка отмечено нами в 38,3% наблюдений, а при – атипичном расположении червеобразного отростка практически в 42%. На существенной разнице этих показателей, несомненно, сказались как технические трудности аппендэктомий, так и увеличение процента деструктивных изменений в червеобразном отростке, а так же патологические изменения в брюшной полости (перитониты, инфильтраты).
Нам представляется целесообразным различать инфильтраты передней брюшной стенки расположенные на нескольких уровнях. Первый уровень – это в подкожной жировой клетчатке; второй – под апоневрозом наружной косой мышцы живота; третий – в пределах мышц брюшной стенки и четвертый в предбрюшинной клетчатке (рис. 59)
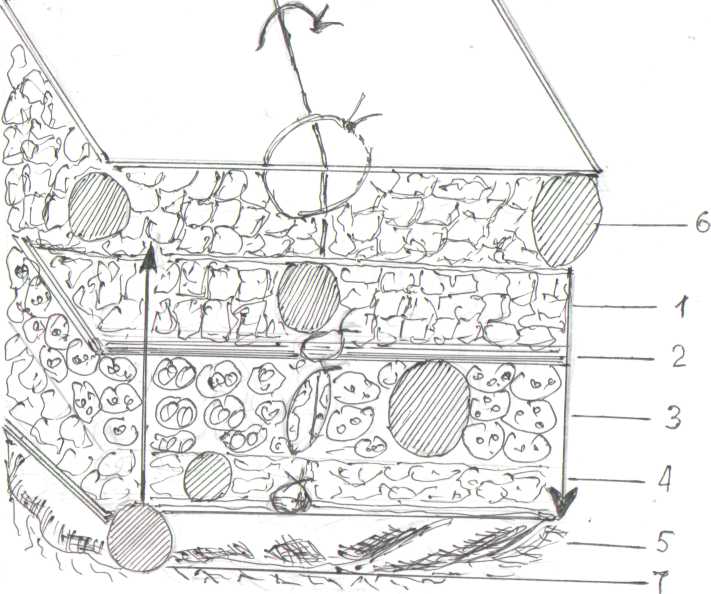
Рис. 59. Расположение воспалительных инфильтратов в брюшной стенке на различных ее уровнях.
1. Подкожная жировая клетчатка. 2. Апоневроз наружней косой мышцы живот а. 3. Мышцы брюшной стенки. 4. Предбрюшинная клетчатка и брюшина. 5. Брюшная полость. 6. Воспалительный инфильтрат на 1 уровне с распростанением его на 5 уровень. 7. Воспалительный инфильтрат (абсцесс) на 5 уровне с распространением его на 1 уровень.
Наличие абсцесса в подкожной клетчатке не всегда является самостоятельным послеоперационным осложнением, а может быть вследствием распространения гноя из под-апоневроза, области мышц, предбрюшинной клетчатки, что напоминает гнойник типа «запонки». Как показывают наши наблюдения, практически в половине случаев подкожный абсцесс вскрывался не затрагивая апоневроз, а через двое-трое суток снимались швы с апоневроза, производилась санация и дренирование гнойника. Несвоевременное снятие швов с апоневроза способствовало распространению гнойника в глубину раны до 4 уровня ее, распространению абсцесса предбрюшинно и даже в брюшную полость. Убеждение хирургов в том, что гнойники распространяются из брюшной полости на переднюю брюшную стенку, а не наоборот, ошибочны. Мы неоднократно наблюдали процесс перехода гнойника с передней брюшной стенки в брюшную полость. Вполне реально относимся к мнению оппонентов о возможности объективно доказанного распространения гнойного процесса. Для этого необходимо учитывать клиническую симптоматику как локальную, так и общую, и данные УЗИ.
Зондирование раны и раневого канала является грубой ошибкой, так как оно происходит «вслепую», и возможно ранение слепой кишки.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.