У 7 (5,5%) больных, перенесших лапароскопическую операцию, в послеоперационном периоде возникли осложнения: недостаточность культи червеобразного отростка с развитием местного перитонита – 2, абсцесс полости малого таза – 2, кровотечение из аппендикулярной артерии – 1 и нагноение троакарной раны в месте удаления червеобразного отростка – 2. Большинство осложнений также отмечалось в период освоения методики ЛАЭ. Кроме того, из 6 гнойных осложнений 4 развились после операций по поводу гангренозного и гангренозно–перфоративного аппендицита. Лапаротомия в послеоперационном периоде потребовалась 2 больных (для остановки кровотечения из аппендикулярной артерии и для устранения недостаточности культи червеобразного отростка). В 2 случаях внутрибрюшного абсцесса и в 1 случае недостаточности культи червеобразного отростка эффект был достигнут благодаря применению санационной лапароскопии. Летальных исходов не было.
По данным отечественной литературы последних лет, частота перехода на лапаротомию варьирует от 1,4% до 6,6%, а частота местных послеоперационных осложнений составляет 2,6% – 4,4% (А.Е. Борисов, Л.А. Левин, 2002; В.Н. Ситников и соавт., 2003; Ю.Н. Сухопара и соавт., 2003). Э.В. Луцевич и соавт. (2003) с целью профилактики недостаточности культи червеобразного отростка, наблюдаемого при лигатурном способе ЛАЭ, рекомендуют погружение культи червеобразного отростка в купол слепой кишки интракорпоральным кисетным швов.
Мы, как и большинство вышеперечисленных авторов, не проводили сравнительной оценки послеоперационных осложнений после традиционной и лапароскопической аппендэктомии в связи с тем, что сравниваемые группы являлись нерандомизированными по тяжести основного процесса. В то же время, в ряде исследований проводилась сравнительная оценка осложнений после лапароскопической и традиционной аппендэктомии. Например, M. Heinzelmann et al. (1995) наблюдал после ЛАЭ 12% осложнений, а после традиционной аппендэктомии – 13%. В.М. Седов и соавт. (1995) наблюдали инфекционные осложнения после ЛАЭ в 1,2% случаев, а после традиционной аппендэктомии – в 4,8%. Кроме того, Ю.Н. Сухопара и соавт. (2003) отмечают, что им не удалось найти в литературе работ, где бы частота осложнений после ЛАЭ было бы больше, чем после традиционной.
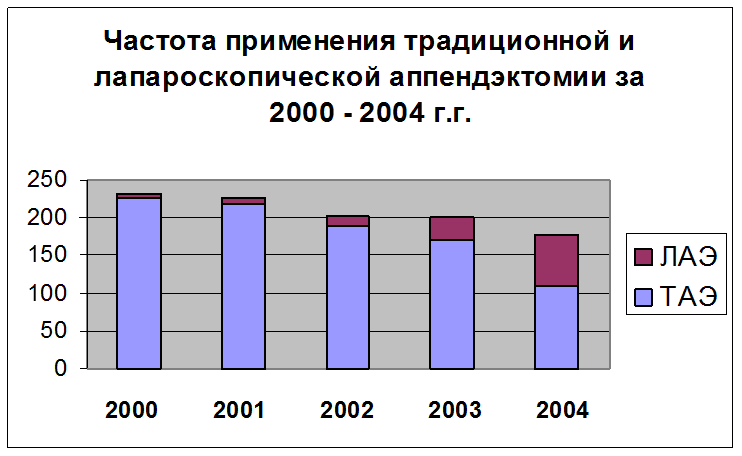
Таким образом, анализ литературных данных и собственных результатов ЛАЭ позволяет сделать вывод о перспективности данной методики в лечении больных с острым аппендицитом. Ещё одним доказательством этого является возрастание с каждым годом доли ЛАЭ среди всех аппендэктомий, что видно из представленной диаграммы.
Послеоперационные осложнения
Раневая инфекция. Осложнения, возникшие после аппендэктомии, достаточно известны и широко представлены в современной литературе (И.М. Матяшин и соавт., 1974; А.Г. Кригер и соавт., 2002). Нам представляется, что нет необходимости в повторении известных истин и положений, касающихся послеоперационных осложнений. Так как в нашем труде мы рассматриваем преимущественно острый аппендицит при атипичном расположении червеобразного отростка, то считаем наиболее целесообразным осветить осложения со стороны операционной раны и брюшной полости в сравнении с осложнениями, возникшими в послеоперационном периоде после аппендэктомии при типичном расположении червеобразного отростка.
Характер ранних послеоперационных осложнений со стороны раны самый разнообразный и на 1974 операций при атипичных расположениях червеобразного отростка он наблюдался у 108 (5,5) больных. На 2226 аппендэктомий при типичном расположении червеобразного отростка - у 94 (4,2) больных. Характер осложнений представлен в таблице № 5
Таблица 5.
Характер ранних послеоперационных осложнений со стороны раны
|
Характер осложнений |
Количество пациентов |
Относительные показатели (%) |
||
|
Атипичное |
Типичное |
Атипичное |
Типичное |
|
|
Инфильтраты передней брюшной стенки |
32 |
28 |
29,6 |
29,8 |
|
Инфильтраты передней брюшной стенки с абсцедированием |
45 |
36 |
41,7 |
38,3 0,05 |
|
Флегмоны передней брюшной стенки |
7 |
3 |
6,5 |
3,2 0,05 |
|
Гаматомы передней брюшной стенки |
4 |
5 |
3,7 |
5,3 |
|
Лигатурные свищи |
17 |
20 |
15,7 |
21,2 |
|
Эвентрация |
3 |
2 |
2,8 |
2,2 |
|
Итого |
108 |
94 |
100,0 |
100,0 |
Более 80% всех осложнений, возникающих в послеоперационном периоде, составляет раневая инфекция (А.Г. Кригер и соавт.,2002). Основной причиной, которой является инфицирование тканей раны.
При воспалении вследствие повреждающего агента, каковым является микрофлора червеобразного отростка, гнойного экссудата брюшной полости, нарушается перфузия тканей в микроциркуляторном русле, что приводит к выраженному повреждению и некрозу тканей. Некроз в зоне воспаления возникает тогда, когда замедление кровотока делает невозможным нормальное питание тканей (В. Шмитт и соавт., 1984).
Предрасполагающими факторами воспаления являются: травматизация тканей брюшной стенки крючками при малых разрезах, грубой тракции тканей в раневом канале, особенно во время выведения купола слепой кишки в рану; скопление крови и экссудата, ожирение, сахарный диабет, снижение иммунитета, сопутствующие заболевания и др. При аппендэктомии с атипичными позициями червеобразного отростка довольно часто приходится расширять операционную рану, дополнительно травмируя ткани передней брюшной стенки. Все изложенное, несомненно, сказывается на развитии воспалительных явлений со стороны раны.
Существенное значение имеет нарушение правил асептики. Поспешная обработка операционного поля, недостаточное ограничение раны марлевыми салфетками, инфицирование тканей из просвета пересеченного аппендикса.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.