До 6 часов с начала заболевания поступило 38 (6%) больных; от 7 до 12 часов – 146 (23,2%); от 13 до 24 часов 157 (24,9%); от 25 до 48 часов 198 (31%) и свыше 2-х суток – 93 (14,9%). Обращает внимание тот факт, что 291 (46%) больных поступили свыше суток и более с начала заболевания. Из них 16 (2,5%) поступили на 5-6 сутки с момента заболевания.
При остром аппендиците с типичной (илеоцекальной) позицией червеобразного отростка из 2231 больного поступили 372 (17%), 448 (20%), 1322 (59 %), 62 (2,8%) и 27 (1,2%) соответственно. Для наглядности перечисленные показатели представлены в таблице 2.
Таблица 2
Сроки поступления больных в стационар
![]()
|
поступления |
До 6 час. |
От 7 до 12 час. |
От 13 до 24 час. |
Свыше 1 суток |
Свыше 2 суток |
|
|
Количество больных абс. (%) |
типичная форма |
74 (9,2%) |
136 (17%) |
516 (64,4%) |
47 (5,8%) |
29 (3,6%) |
|
атипичная форма |
38 (6%) |
146 (23,2%) |
157 (24,9%) |
198 (31%) |
93 (14,9%) |
|
Из таблицы следует, что если при типичной локализации отростка в первые 12 часов в больницу поступили 26,2% больных, то при тазовой позиции червеобразного отростка в это же время поступило 29,2% больных. При типичной позиции отростка 9,4% больных поступило в стационар в период от 24 до 48 часов, а при низкой локализации отростка в этот же промежуток времени поступило - 45,9% больных. Такая ощутимая разница она вполне объяснима. Воспаление червеобразного отростка вначале изолировано, а затем распространяется постепенно на органы малого таза и тазовую брюшину. Вначале воспалительного процесса боль терпимая, что и объясняет позднее поступление пациентов в стационар. Вовлечение в процесс одного из органов малого таза усиливает болевые ощущения, присоединяются другие признаки (учащенное, болезненное мочеиспускание; понос), не проявляющиеся в первые часы заболевания.
В начале заболевания 50% больных отчетливо жаловались на боль под ложечкой или в около пупочной области, через 2-4 часа боль спускалась либо в правую подвздошную область, либо в нижние отделы живота.
Пролонгированная эпигастральная фаза свыше 12 часов и суток отмечена лишь у 31 (3,8%) больных.
Проанализировав протоколы операций, мы составили схему расположения тазового расположения червеобразного отростка. Следует различать 4 позиции отростка (рис. 19):
1. Червеобразный отросток имеет тазовое направление, но не соприкасается с органами малого таза. Наиболее частая позиция.
2. Отросток контактирует с правосторонними придатками матки.
3. Отросток соприкасается с мочевым пузырем.
4. Отросток спаян с прямой кишкой.
|
|
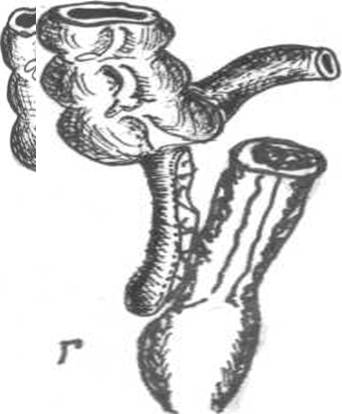 |
Рис.19. Варианты тазового (низкого) расположения червеобразного отростка.
Вычислить частоту (процент) выявления перечисленных позиций весьма сложно, так как не всегда оперирующий хирург четко указывает связь отростка с органами малого таза. Наиболее часто звучит: отросток имеет тазовое либо низкое направление. Вот эти описания обычно и соответствуют первой позиции тазового расположения червеобразного отростка, которая наблюдается у 60% пациентов. Исходя из положений отростка, складывается клиническая картина заболевания. При первой позиции отростка больше будет беспокоить боль в правой подвздошной области и меньше - в нижних отделах живота. При 2 – 3 позициях боль, наиболее выражена внизу живота, над лоном и менее - в правой подвздошной области. Учитывая сложные висцеро-висцеральные рефлексы, в какой-то степени эти утверждения носят условный характер, но их знание поможет клиницисту своевременно сформулировать диагноз острого аппендицита с тазовой позицией червеобразного отростка.
Около 40% больных жаловались первоначально на боль в правой подвздошной области, 20% - на боли в правой подвздошной области и 40% - на боли внизу живота и над лоном.
Тошнота - распространенный признак при рассматриваемой позиции червеобразного отростка, но не имеет веского значения в диагностике острого аппендицита.
Однократная рвота отмечена у 74 (12%), многократная у 22 (3,5%).
Таким образом, рвота также не является определяющим признаком острого аппендицита при тазовой позиции червеобразного отростка. Она наиболее характерна для больных с осложненными формами заболевания.
Вначале болезни температура тела субфебрильная, но через двое- трое суток достигает высоких цифр и может быть поводом к диагностическим ошибкам.
Приводим краткую иллюстрацию истории болезни больной П., 19 лет. Пациентка поступила в приемное отделение больницы с жалобами на боль внизу живота, жидкий стул без примеси слизи и крови и высокую температуру тела до 390 с вечерними ознобами. Больна трое суток. Вначале заболевания появилась боль под ложечкой, обильная рвота. Больная решила, что отравилась пирожками. Самостоятельно промывала желудок. Боль практически прошла, но через сутки стала беспокоить в нижних отделах живота. К вечеру появилась высокая температура и жидкий многократный стул. Принимала левомицитин, норсульфазол. Состояние несколько улучшилось. Появилась вялость, слабость, мышечные боли. СМП доставлена в нашу больницу. Состояние средней тяжести. Повышенного питания. Кожные покровы обычной окраски. Температура тела – 38,5о. Пульс до 100 в минуту удовлетворительных качеств. АД 120/70 мм рт. ст.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.