2. Экзогенные и эндогенные токсические факторы (алкоголь, курение, яды, токсины и др.).
3. Роль местных и общих инфекционных заболеваний.
4. Нарушение иннервации сосудов прямой кишки.
Патогенез. Повторяющееся, длительное механическое препятствие нормальному венозному оттоку из прямой кишки способствует набуханию, увеличению, гипертрофии венозных сплетений и кавернозных телец в подслизистом слое прямой кишки.
Классификация.
I. По этиопатогенезу: первичный, вторичный (на фоне цирроза печени, опухоли, сердечно-сосудистой недостаточности).
II. По локализации: внутренний, наружный, смешанный (комбинированный) с типичным расположением узлов на 3, 7 и 11 часах.
III. По течению: без клинических проявлений, хронический, острый.
IV. По клиническим проявлениям: неосложненный, осложненный.
V. По клиническому течению: 1 стадия – умеренные клинические проявления; 2 стадия – учащение клинических проявлений; 3 стадия - выраженные клинические проявления; 4 стадия – наличие осложнений.
Осложнения: массивное кровотечение, выпадение, ущемление, воспаление (тромбофлебит) геморроидальных узлов.
Клинические данные.
1. Кровянистые выделения из прямой кишки во время дефекации (отсюда и название заболевания).
2. Выпадение геморроидальных узлов.
3. Боли в заднем проходе.
Дополнительные методы исследования.
1. Наружный осмотр прямой кишки.
2. Пальцевое исследование прямой кишки.
3. Ректоскопия.
Дифференциальный диагноз геморроя проводится с опухолевыми заболеваниями прямой кишки (полипы, рак).
Тактика врача. При 1-2 стадиях заболевания показана консервативная терапия, направленная на устранение причин обострения.
При 3-4 стадии геморроя показано оперативное лечение - геморроидэктомия. Применяется операция по Миллигану-Моргану, сущность которой заключается в иссечении трёх основных коллекторов кавернозной ткани прямой кишки, расположенных в зонах, проецирующихся на 3, 7 и 11 часах по циферблату при положении тела больного на спине. При этом после иссечения узлов предполагается открытое ведение трех ран заднепроходного канала. В настоящее время используются разные модификации операции Миллигана-Моргана.
Предоперационная подготовка. 1). Бесшлаковая диета 1-2 дня перед операцией. 2). Очистительная клизма накануне и перед операцией.
Парапроктит.
Парапроктит – острое или хроническое гнойное воспаление рыхлой жировой клетчатки, окружающей прямую кишку, с последующим вовлечением в патологический процесс всех слоев прямой кишки.
Парапроктит в структуре колопроктологических заболеваний составляет 24-50% , в 2-3 раза чаще встречается у мужчин трудоспособного возраста.
Этиология. Этиологические факторы: микроорганизмы (кишечная палочка, стафилококк, грамположительные и грамотрицательные палочки, их ассоциации; специфические возбудители).
Патогенез. Внедрение гноеродных микробов происходит чаще всего: а) через анальные крипты, б) через травмированную слизистую оболочку, в) контактным или лимфогенным путем из соседних органов и тканей.
Предрасполагающие факторы: а) ослабление местного (кишечной стенки) и гуморального иммунитета; б) местные сосудистые изменения при сахарном диабете, атеросклерозе; в) функциональные нарушения (запоры, диарея); г) наличие геморроя, анальных трещин, криптита и др.
Классификация.
По течению парапроктит делится на острый и хронический.
Острый парапроктит классифицируется:
1. По характеру инфекции: обычный, анаэробный, специфический (сифилитический, туберкулёзный, актиномикозный).
2. По локализации гнойного очага: подслизистый ( в 2-7% случаев), подкожный (в 50-70%), седалищно-прямокишечный (ишиоректальный – в 30-35%), тазово-прямокишечный (пельвиоректальный – в 2-8%), позадипрямокишеч-ный (ретроректальный – в 1-3%).
Хронический парапроктит (свищи прямой кишки и параректальной клетчатки):
1. По анатомическому признаку: полные, неполные, наружные, внутренние.
2. По отношению к анальному сфинктеру: интрасфинктерный, транссфинктерный, экстрасфинктерный.
3. По сложности свищевого хода: простые и сложные.
Клинические данные.
1. Острое начало.
2. Интенсивные боли в области промежности и прямой кишки, усиливающиеся при дефекации.
3. Повышение температуры тела.
4. При подкожной форме отмечается гиперемия, припухлость в близи заднего прохода.
Дополнительные методы исследования.
1. Наружный осмотр области заднего прохода.
2. Пальцевое исследование прямой кишки. Болезненность, уплотнение, флюктуация стенки кишки.
3. Ректороманоскопия. Проводится при глубоких формах заболевания (пельвио-, ретроректальном парапроктите), при свищах прямой кишки.
4. Фистулография при свищах прямой кишки и параректальной клетчатки.
Дифференциальный диагноз проводится с фурункулом, карбункулом промежности, воспалением эпителиального копчикового хода, анальной трещиной, раком прямой кишки.
Тактика врача. Необходимо оперативное лечение – вскрытие и дренирование гнойного очага под общей анестезией.
При хроническом парапроктите выполняется иссечение свищей в зависимости от его сложности, отношения к сфинктеру, наличия гнойных затеков.
Список литературы:
1. Хирургические болезни. Учебник. /Под ред. М.И.Кузина.- М.: Медицина, 2000. – 640 с.
2. Хирургические болезни. Учебник в 2 томах. /Под ред. В.С.Cавельева, А.И.Кириенко.- М.: ГЭОТАР-Медиа, 2005. – Т.1. - 608 с.
3. Юсков В.Н. Хирургия в вопросах и ответах. – Ростов-на Дону: изд-во «Феникс», 2000.- 576 с.
4. Жуков Б.Н., Шабаев В.Н., Исаев В.Р., Лысов Н.А. Колопроктология.- Самара: Сам ГМУ, 1999.- 132 с.
5. Тимербулатов В.М., Саламов К.Н., Каланов Р.Г., Ишимов М.С. Парапроктит.- М., Уфа, 1998.- 208 с.
6. Юхтин В.И. Хирургия ободочной кишки. М.: Медицина, 1988.- 320 с.
7. Скобелкин О.К., Чегин В.М. Дивертикулез толстой кишки.- Т.: Медицина, 1986.- 96 с.
8. Ривкин В.Л., Капуллер Л.Л. Геморрой. Запоры - М.: Медпрактика; Медицинская книга, 2000. – 158с.
9. Федоров В.Д., Воробьев Г.И. Мегаколон у взрослых.- М.: Медицина, 1986. – 224 с.
10. Аминев А.М. Учебное пособие по проктологии. - М.: Медицина, 1977. – 192 с.

Рис. Комбинированный геморрой.
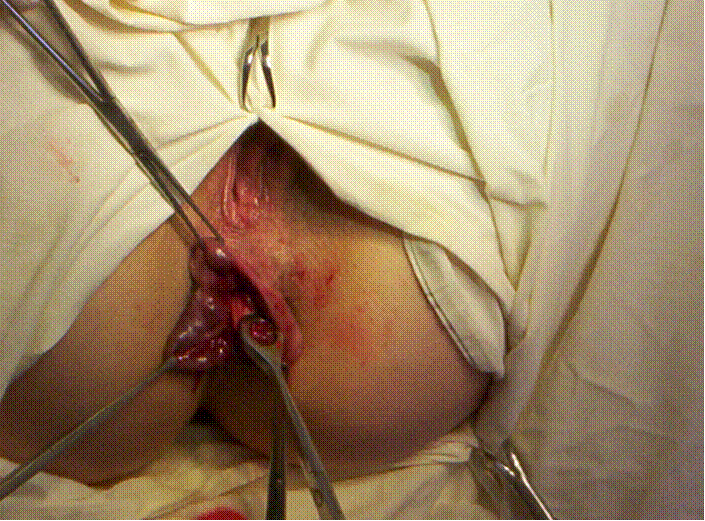
Рис. Геморроидэктомия (иссечение геморроидальных узлов).
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.