При выполнении оперативного вмешательства используют следующие основные принципы его выполнения:
1. Внешний (латеральный) кожный L-образный хирургический доступ (рис. 33).
Для остеосинтеза применяют доступ в виде двух разрезов: а). вертикального – который начинается на 4 см проксимальнее верхушки наружной лодыжки и проходит параллельно и на 1-1,5 см впереди от пяточного (Ахиллового) сухожилия; б). горизонтального – который идет от верхушки бугристости пятой плюсневой кости параллельно латеральному подошвенному краю отступая от него на 2 см. Оба разреза соединяют короткой дугой, образуя L-образный доступ. При выполнении доступа скальпель обязательно нужно располагать перпендикулярно поверхности кожи, а мягкие ткани рассекаются непосредственно до кости, без их расслоения.
Использование наружного L-образного хирургического доступа достаточно для хорошего обзора места перелома и выполнения необходимых репозиционных манипуляций с отломками. При аккуратном его выполнении и внимательном отношении к краям операционной раны, он минимизирует возможные проблемы с мягкими тканями в раннем послеоперационном периоде. Только при одном типе внутрисуставного перелома, когда с помощью внешнего кожного L-образного хирургического доступа невозможно обеспечить адекватную репозицию и фиксацию отломков и, который требует внутреннего (медиального) доступа – это тяжелое разрушение медиального суставного отростка задней суставной фасетки подтаранного сустава (sustentaculum tali ossis calcanei), или его небольшая величина, или его фрагментация. Только в таких случаях необходимо применение комбинации двух хирургических доступов – дугообразного или продольного внутреннего и L-образного наружного.
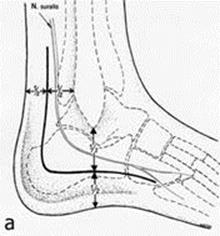
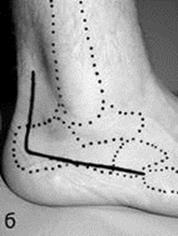
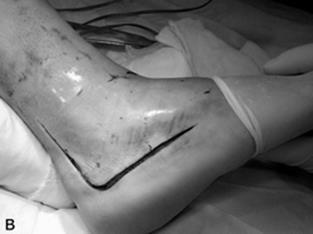
Рис. 33. Латеральный L-образный хирургический доступ при внутрисуставном переломе правой пяточной кости: (а) схема доступа; (б) планирования доступа; (в) вид сбоку во время операции.
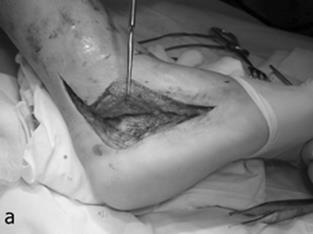
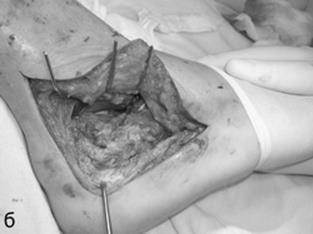
Рис. 34. Поднадкостничная артротомия подтаранного сустава правой стопы: (а) отсепаровка полнослойного кожно-подкожно-поднадкостничного лоскута, который отводится дорзально; (б) выполненная артротомия и визуализация подтаранного сустава (лоскут удерживается введенными в таранную кость тремя спицами Киршнера).
2. Поднадкостничная артротомия подтаранного сустава (рис. 34).
Скальпелем отсепаровывают полнослойный кожно-подкожно-поднадкостничный лоскут, который отводят дорзально, открывая место внутрисуставного перелома пяточной кости. В области синуса таранной кости мобилизируют и удаляют внешнюю часть межкостной связки. Выполняя варусное отклонение заднего отдела стопы, отводят острым крючком малоберцово-пяточную связку назад и визуализируют суставные фрагменты перелома задней фасетки пяточной кости, несущие нагрузку. Это позволяет увидеть медиальный фрагмент суставной фасетки сустентакулярного отростка. Последующая мобилизация отломков дает возможность увидеть целиком изолированный от задней части пяточной кости ее передний отросток.
Поднадкостничная артротомия позволяет хорошо визуализировать отломки задней суставной фасетки подтаранного сустава и выполнить их адекватную анатомическую репозицию. Образование полнослойного кожно-подкожно-поднадкостничного лоскута дает возможность защитить от повреждения икроножный нерв и сухожилья малоберцовых мышц и таким образом профилактирует возможные нейротрофические и функциональные нарушения в стопе после операции.
3. Анатомическая репозиция суставных поверхностей с реконструкцией высоты, ширины и длины пяточной кости с последующей провизорной фиксацией спицами Киршнера (рис. 35).
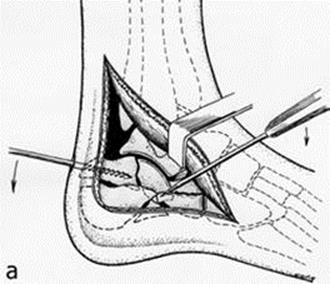
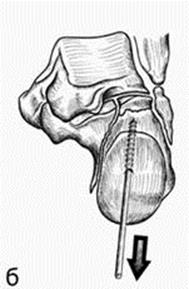
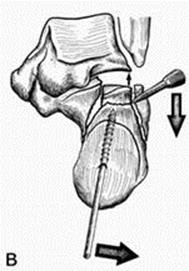
Рис. 35. Репозиция правой пяточной кости за счет комбинированного влияния на отломки при центрально-депрессионном типе перелома (за счет непрямого воздействия репонирующего резьбового стержня и прямого действия шила): (а) вид сбоку – стрелки указывают на направление репонирующих воздействий на отломки; (б) вид сзади – выполняется тракция вдоль продольной оси отломка; (в) вид сзади – выполняется устранение варусной деформации пятки и восстановление конгруэнтности заднего подтаранного сустава за счет поднятия фрагмента задней суставной фасетки шилом.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.