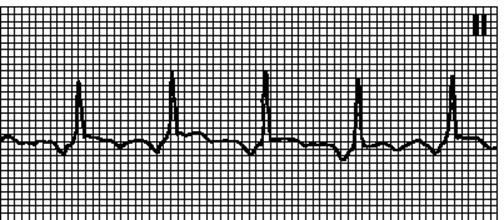
7. Синоатріальна реципрокна тахікардія. ЕКГ - як при синусовій тахікардії. Правильний ритм. Інтервали RP довгі. Починається і припиняється раптово. ЧСС 100—160 / хв. Форма зубця P не відрізняється від синусового. Причини: може спостерігатися в нормі, але частіше — при органічних ураженнях серця. Механізм — зворотний вхід хвилі збудження усередині синусового вузла або в синоатріальной зоні. Складає 5—10% всіх надшлуночкових тахікардій. Масаж каротидного синуса викликає уповільнення АВ-проведення, але не усуває аритмію.
8. Атипова форма пароксизмальної АВ-вузлової реципрокної тахікардії. ЕКГ — як при передсердній тахікардії Комплекси QRS вузькі, інтервали RP довгі. Зубець P звичайно негативний у відведеннях II, III, aVF. Контур зворотного входу хвилі збудження — в АВ-вузлі. Збудження проводиться антероградно по швидкому (бета) внутрішньовузловому шляху і ретроградно - по повільному (альфа) шляху. Для діагностики може потрібно електрофізіологічне дослідження серця. Складає 5—10% всіх випадків реципрокних АВ-вузлових тахікардій (2—5% всіх надшлуночкових тахікардій). Масаж каротидного синуса може припинити пароксизм.
9. Ортодромна надшлуночкова тахікардія із сповільненим ретроградним проведенням. ЕКГ - як при передсердній тахікардії. Комплекси QRS вузькі, інтервали RP довгі. Зубець P звичайно негативний у відведеннях II, III, aVF. Ортодромна надшлуночкова тахікардія з повільним ретроградним проведенням по додатковому шляху (звично задньої локалізації). Тахікардія часто стійка. Буває важко відрізнити її від автоматичної передсердної тахікардії і реципрокної внутрішньопередсердної надшлуночкової тахікардії. Для діагностики може потрібно електрофізіологічне дослідження серця. Масаж каротидного синуса іноді припиняє пароксизм.
10. Політопна передсердна тахікардія. Неправильний ритм. ЧСС > 100/хв. . Несинусові зубці P трьох і більш різних конфігурацій. Різні інтервали PP, PQ і RR. Причини: ХОХЛ, при легеневому серці, лікуванні амінофіліном, гіпоксії, серцевій недостатності, після операцій, при сепсисі, набряку легенів, цукровому діабеті. Часто помилково діагностують як миготливу аритмію. Може перейти в мерехтіння/тріпотіння передсердь.
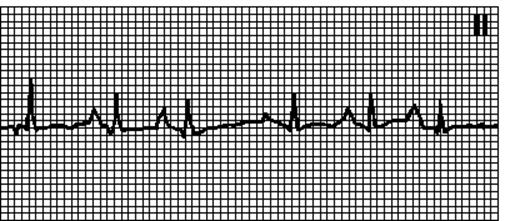
11. Пароксизмальна передсердна тахікардія з АВ-блокадою. Неправильний ритм з частотою передсердних хвиль 150—250 / хв і шлуночкових комплексів 100—180/ хв. Несинусові зубці P. Причини: глікозидна інтоксикація (75%), органічні поразки серця (25%). На ЕКГ, як правило, -передсердна тахікардія з АВ-блокадою 2 ступеню (звичайно типу Мобітц I). Масаж каротидного синуса викликає уповільнення АВ-проведення, але не усуває аритмію.
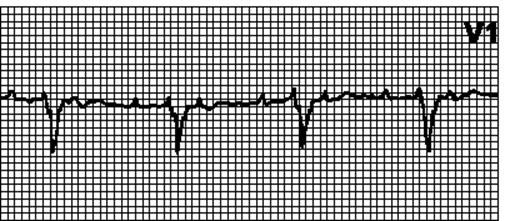
12. Шлуночкова тахікардія. Звичайно - правильний ритм з частотою 110—250 / хв. Комплекс QRS > 0,12 с, звичайно > 0,14 с. Сегмент ST і зубець T дискордантний комплексові QRS. Причини: органічні поразки серця, гіпокаліємія, гіперкаліємія, гіпоксія, ацидоз, лікарські і інші засоби (глікозидна інтоксикація, антиаритмічні засоби, фенотіазіни, трициклічні антидепресанти, кофеїн, алкоголь, нікотин), пролапс мітрального клапану, в окремих випадках - у здорових осіб. Можлива АВ-дисоціація (незалежні скорочення передсердя і шлуночків). Електрична вісь серця часто відхилює вліво, реєструються зливні комплекси. Може бути нестійкою (3 і більше комплексів QRS, але пароксизм триває менше 30 с) або стійкою (> 30 с), мономорфною, поліморфною. Двонаправлена шлуночкова тахікардія (з протилежною направленістю комплексів QRS) спостерігається головним чином при глікозидній інтоксикації. Описана шлуночкова тахікардія з вузькими комплексами QRS (< 0,11 с). Диференційний діагноз шлуночкової і надшлуночкової тахікардії з аберрантним проведенням .
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.