2. Миготлива аритмія. Ритм «неправильно неправильний». Відсутність зубців P, безладні крупно- або мілкохвильові коливання ізолінії. Частота передсердних хвиль 350—600 / хв. При відсутності лікування частота шлуночкових скорочень — 100—180 / хв. Причини: вади серця (мі тральна), інфаркт міокарду, тіреотоксикоз, ТЕЛА, стан після операції, гіпоксія, ХОХЛ, дефект міжпередсердної перетинки, синдром WPW, синдром слабкості синусового вузла, вживання великих доз алкоголю, може також спостерігатися у здорових осіб. Якщо при відсутності лікування частота шлуночкових скорочень мала, то можна думати про порушену провідність. При глікозидній інтоксикації (прискорений АВ-вузловий ритм і повна АВ-блокада) або на фоні дуже високої ЧСС (наприклад, при синдромі WPW) ритм шлуночкових скорочень може бути правильним.
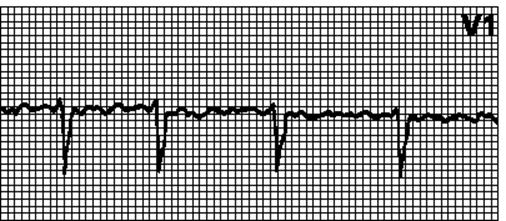
3. Тріпотіння передсердь. Правильний або неправильний ритм з пилкоподібними передсердними хвилями (f), найвиразнішими у відведеннях II, III, aVF або V1. Ритм часто правильний з АВ-проведенням від 2:1 до 4:1, але може бути неправильним, якщо АВ-проведення міняється. Частота передсердних хвиль 250—350/ хв., при тріпотінні I типу і 350—450 / хв при тріпотінні II типу. При АВ-проведенні 1:1 частота шлуночкових скорочень може досягати 300 / хв, при цьому через аберантне проведення можливе розширення комплексу QRS. ЕКГ при цьому нагадує таку при шлуночковій тахікардії; особливо часто це спостерігається при використанні антиаритмічних засобів класу Ia без одночасного призначення блокаторів АВ-проведення, а також при синдромі WPW. Мерехтіння-тріпотіння передсердя з хаотичними передсердними хвилями різної форми можливе при тріпотінні одного передсердя і мерехтінні іншого.
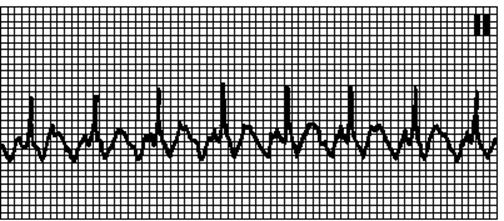
4. Пароксизмальна АВ-вузлова реципрокна тахікардія. Надшлуночкова тахікардія з вузькими комплексами QRS. ЧСС 150—220 / хв, звичайно 180—200 / хв. Зубець P звичайно нашаровується на комплекс QRS або слідує відразу після нього (RP < 0,09 с). Починається і припиняється раптово. Причини: звичайно інших поразок серця немає. Контур зворотнього входу хвилі збудження - в АВ-вузлі. Збудження проводиться антероградно по повільному (альфа) і ретроградно - по швидкому (бета) внутрішньовузловому шляху. Пароксизм звичайно запускається передсердними екстрасистолами. Складає 60—70% всіх надшлуночкових тахікардій. Масаж каротидного синуса сповільнює ЧСС і часто припиняє пароксизм.
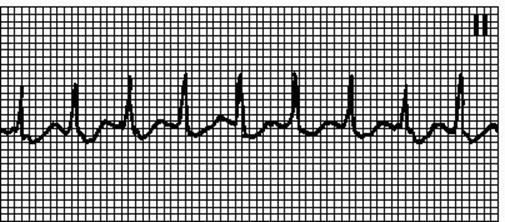
5. Ортодромна надшлуночкова тахікардія при синдромі WPW. Правильний ритм. ЧСС 150—250/ хв. Інтервал RP звичайно короткий, але може бути подовжений при повільному ретроградному проведенні від шлуночків до передсердя. Починається і припиняється раптово. Звичайно запускається передсердними екстрасистолами. Причини: синдром WPW, приховані додаткові шляхи проведення. Звичайно інших поразок серця немає, але можливе поєднання з аномалією Ебштейна, гіпертрофічною кардіоміопатією, пролапсом мітрального клапану. Нерідко ефективний масаж каротидного синуса. При миготливій аритмії у хворих з явним додатковим шляхом імпульси до шлуночків можуть проводитися надзвичайно швидко; комплекси QRS при цьому широкі, як при шлуночковій тахікардії, ритм неправильний. Існує небезпека фібриляції шлуночків.
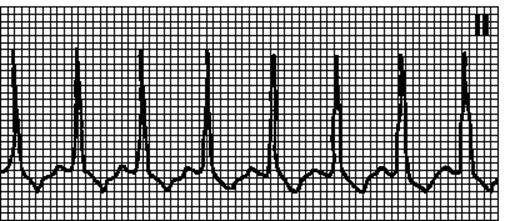
6. Передсердна тахікардія (автоматична або реципрокная внутрішньопередсердна). Правильний ритм. Передсердний ритм 100—200/ хв. Несинусові зубці P. Інтервал RP звичайно подовжений, проте при АВ-блокаді 1 ступеня може бути укорочений. Причини: нестійка передсердна тахікардія можлива у відсутність органічних поразок серця, стійка - при інфаркті міокарду, легеневому серці, інших органічних ураженнях серця. Механізм - ектопічне вогнище або зворотний вхід хвилі збудження усередині передсердя. Складає 10% всіх надшлуночкових тахікардій. Масаж каротидного синусу викликає уповільнення АВ-проведення, але не усуває аритмію.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.