Рис.59 КТ во фронтальной укладке: в эпитимпаническом пространстве имеются мягкотканные патологические массы - холестеатома, не перемещающиеся вниз под действием силы тяжести.
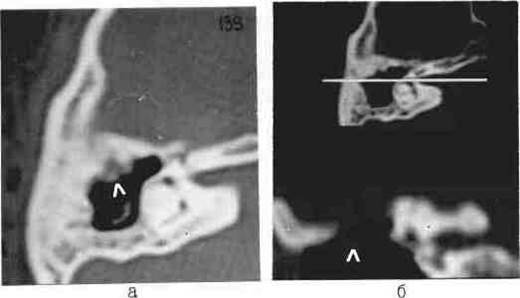
Рис.60 Пристеночно расположенные грануляции в полости после радикальной операции на левом ухе (стрелка) а) поперечная томограмма, б) вторичная электронная реконструкция во фронтальной плоскости.
В отличие от холестеатомы грануляционная ткань, если она только не сочетается с холестеатомой, никогда не приводит к разрушению стенок барабанной полости. При болюсном введении рентгеноконтрастного вещества в холестеатомных массах кровоток полностью отсутствует (рис.61), в то время, как в грануляционной ткани всегда имеется сосудистый компонент (рис.62). При внедрении луковицы яремной вены в барабанную полость на компьютерных томограммах также имеется четкий венозный пик (рис.63).
Гораздо большие трудности возникают при дифференциальной диагностике грануляций и опухолей среднего уха – хемодектом, так как последние в начальной стадии не вызывают разрушения костных структур; внешне же они выглядят абсолютно так же, как и грануляции (рис.64). В связи с этим небольшие опухоли барабанного гломуса на компьютерных томограммах нельзя отличить от грануляционной ткани, поэтому целесообразно в своих заключениях высказывать оба предположения. Если же опухоль вызывает деструкцию костей, то распознавание её не представляет особого труда. В качестве иллюстрации приводим следующее наблюдение.
Больной 44 лет. Около 6 месяцев тому назад внезапно появилась интенсивная боль в левом ухе, слабость, потливость. Консервативное лечение, проведенное по поводу "острого отита" эффекта не дало. При антротомии в сосцевидном отростке обнаружена серозная жидкость. После операции появились интенсивные головные боли, заторможенность. Заподозрен отогенный абсцесс головного мозга, в связи с чем больной направлен на компьютерную томографию. При КТ. (рис.65а...в) верхушка и передняя поверхность пирамиды левой височной кости, включая передние стенки каротидного канала и барабанной полости, разрушены опухолевой тканью, которая распространяется от дна средней черепной ямки до угла нижней челюсти. Плотность центральных отделов опухоли в зоне носоглотки снижена, что свидетельствует о распаде ткани новообразования. Задние концы средней и нижней носовых раковин слева плотно прилежат к переднебоковой стенке носоглотки. В оперированном сосцевидном отростке имеется небольшое количество жидкости. Заключение: опухоль в области основания черепа - носоглотки с разрушением передних стенок каротидного канала и барабанной полости. При неврологическом исследовании выявлены симптомы поражения нервов в мостомозжечковом угле справа (V,VI,VII и VIII). При гистологическом исследовании биоптата опухоли диагностирована тимпаноюгулярная параганглиома.
Учитывая значительный объем новообразования, его локализацию, вовлечение в патологический процесс крупных сосудистых и нервных стволов, больному проведена дистанционная гамматерапия суммарной очаговой дозой 54 Грей. Состояние больного заметно улучшилось: исчезли головная боль. слабость, при неврологическом исследовании отмечено резкое улучшение функции черепно-мозговых нервов. На компьютерных томограммах, выполненных полгода спустя (рис.65 г), выявлено уменьшение поперечных размеров опухоли и зоны распада патологических тканей.
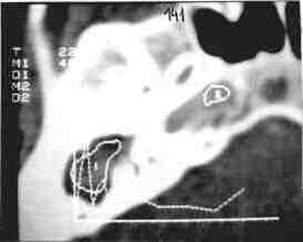
Рис.61 Холестеатома барабанной полости левой височной кости (ДКТ): признаки прохождения контрастного вещества в холестеатоме (I) отсутствуют; типичная артериальная кривая отображает транзит контрастного вещества через сонную артерию (II).
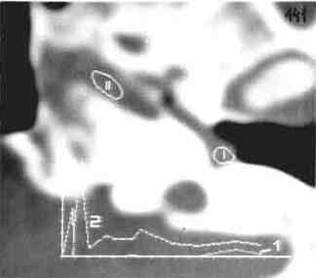
Рис.62 Грануляции в барабанной полости правой височной кости (ДКТ): кривые транзита контрастного вещества в грануляционной ткани (I) и базилярной артерии (II) совпадают.
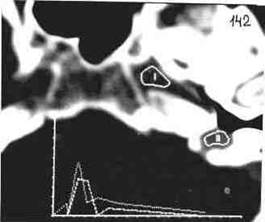
Рис.63 КТ больного с "внедрением" луковицы яремной вены в барабанную полость: над луковицей (2) регистрируется нормальный венозный пик: 1- кривая транзита контрастного вещества над сонной артерией.
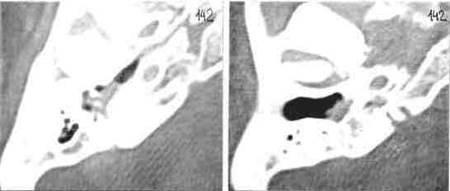
Рис.64 Опухоль барабанного гломуса левой височной кости: КТ-срезы на различных уровнях. Опухоль представляет собой мягкотканное образование, растущее в барабанной полости и не разрушающее слуховые косточки и костные стенки полости среднего уха.
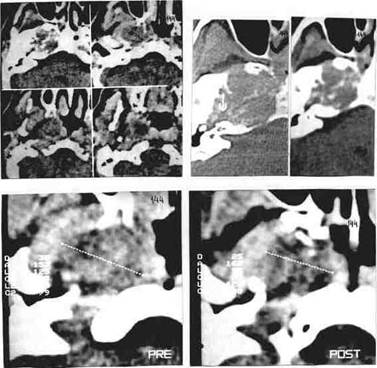
Рис.65 КТ больного К..44 лет: опухоль барабанного гломуса левой височной кости [пояснении в тексте): а) КТ в обычном режиме, б) КТ в костном режиме, стрелками указаны участки деструкции стенок барабанной полости и каротидного канала, а...в) - КТ до лучевого лечения, г) - КТ после облучения.
При значительном объеме поражения и костной деструкции, локализации патологических масс в основном вне барабанной полости, как в приведенном выше наблюдении, очень трудно идентифицировать природу опухоли. Поэтому гистологическое исследование пунктата опухоли, по нашему мнению, является следующим и обязательным этапом верификации болезни, без которого данные КТ в отношении природы новообразования интерпретировать невозможно. КТ является также и прекрасным методом наблюдения за опухолью в процессе лучевой терапии, а также оценки полноты выполненного оперативного вмешательства по поводу различной воспалительной и опухолевой патологии среднего уха.
Известно, что рентгенологическая диагностика оперированного уха представляет собой весьма сложную задачу, которую компьютерная томография позволила разрешить в значительной степени. У оперированных больных с помощью КТ удаётся оценить полноту санации уха: в большинстве случаев полость после радикальной операции становится "сухой". У ряда пациентов КТ позволяет констатировать "нерадикальность" радикальной операции на среднем ухе (рис.66), либо выявить продолженный рост холестеатомы с распространением в сосцевидный отросток (рис.67). Другим важным достоинством КТ является возможность визуализации сигмовидного синуса - анатомической структуры, вероятность ранения которой при операциях на ухе весьма велика (рис.68). Однако возможность визуализировать с помощью КТ, например, ликворный свищ после неоднократных операций на среднем ухе (рис.68б) существенно уменьшается из-за массивной и неоднократной тампонады послеоперационной полости мышечным лоскутом.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.