Таким образом, у менингиом задней поверхности пирамиды височной кости чаще встречалась овальная форма новообразования, повышенная рентгеновская плотность опухолевой ткани, обусловленная наличием патологической её кальцификацией (рис.131). Остальные признаки – реакция новообразования на усиление, расширение цистерн ММУ – часто бывают схожими с таковыми при невриноме слухового нерва, что осложняет патоморфологическую идентификацию данных опухолей на компьютерных томограммах, особенно если учитывать схожесть их клинической симптоматики и денситометрических показателей (рис.129).
В этих случаях обнаружение при ангиографическом исследовании общеизвестных симптомов гиперваскуляризации опухоли позволяет значительным образом уточнить природу новообразования и проводить целенаправленное лечение. Поэтому мы считаем целесообразным выполнение ангиографического исследования для дифференциальной рентгенологической диагностики неврином VIII нерва и менингиом задней поверхности пирамиды височной кости. Однако необходимость его проведения должна определяться в каждом случае индивидуально, так как оперативный доступ и объем хирургического пособия, как правило, одинаков для обоих типов опухоли.
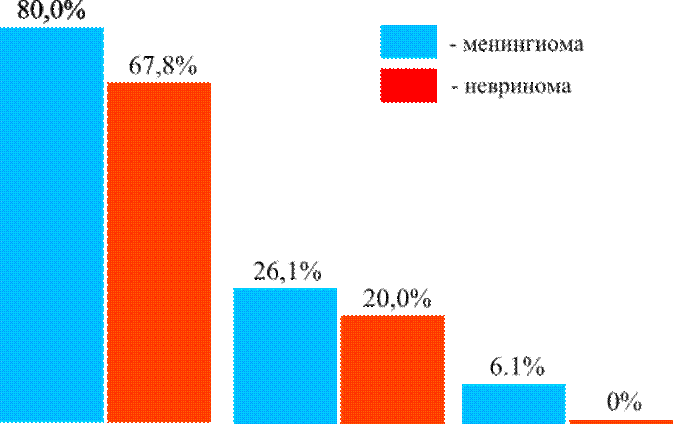
Рис.129 Сравнительная денситометрическая характеристика неврином слухового нерва и менингиом
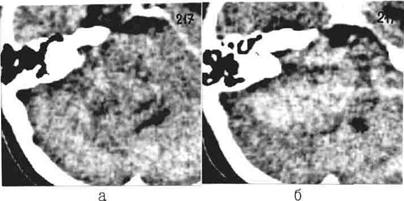
Рис.130 КТ больного с менингиомой задней поверхности пирамиды левой височной кости: а) до усиления видно расширение ВСП, смещение и сдавление IV желудочка, б) после усиления более отчетливо удается увидеть опухоль с широким основанием, расположенная на задней поверхности пирамиды левой височной кости.
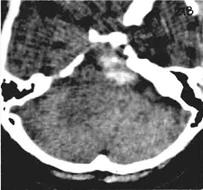
Рис.131 КТ больного с менингиомой верхушки и задней поверхности пирамиды правой височной кости без усиления: ткань опухоли имеет высокую (около 80 Н) плотность. обусловленную наличием в ней патологической кальцификации.
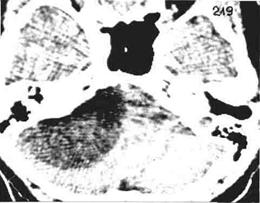
Рис.132 КТ больного с холестеатомой в области левого мостомозжечкового угла (пояснения в тексте).
У части пациентов с клиническими признаками длительно (несколько лет) существующей патологии VIII и IX нервов на задней поверхности пирамиды височной кости при компьютерной томографии могут быть найдены низкоплотные (8...10 Н) патологические объемные образования с широким основанием, имеющие форму полуовала (рис.132). Усиления в патологической ткани такого образования никогда не регистрируется; костные ткани в области опухоли также никогда не меняют своей формы и структуры. При морфологическом исследовании удаляемого материала находят так называемую эпидермоидную опухоль (врожденную холестеатому). Основными критериями врожденной холестеатомы, располагающейся в области мостомозжечкового угла, являются очень низкие коэффициенты абсорбции рентгеновского излучения патологической тканью и полное отсутствие в ней реакции на внутривенное усиление.
Что касается патологии сосудов области мостомозжечкового угла, то применение динамической КТ (КТ-ангиографии) позволяет легко и быстро дифференцировать данные патологические состояния с иной патологией этой анатомической области (рис.133).
У двух пациентов с левосторонней глухотой при КТ удалось идентифицировать эктазию эктопированного ствола базилярной артерии, что легко было установлено при динамической КТ (рис. 133).
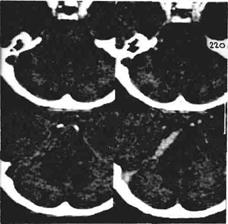
Рис.133 а КТ больной с отиатрическими признаками опухоли левого слухового нерва: на нативном срезе (левая пара томограмм) видно атипичное расположение и расширение (стрелка) ствола базилярной артерии;при усилении сосудистая аномалия видна более отчетливо.
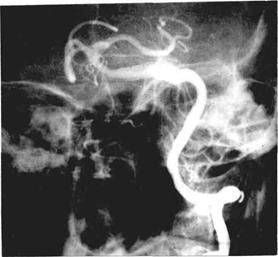
Рис.133 б Ангиограмма того же больного. Ствол базилярной артерии несколько расширен, формирует петлю, заходящую в левый мостомозжечковый угол.
В семи наблюдениях опухоли, вызвавшие нарушение слуха и неврологическую симптоматику, локализовались в области яремной ямки. Во время операции у шести больных верифицирована параганглиома и у одного - невринома добавочного нерва.
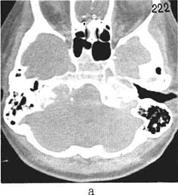
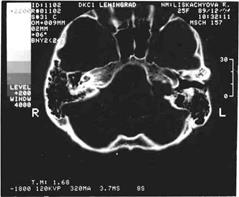
Весьма характерными признаками для гломусных опухолей (параганглиом) являются увеличение размеров яремного отверстия и изменение его формы (рис.134), реже - деструкция задней поверхности пирамиды височной кости, захватывающая иногда и внутреннее отверстие ВСП (рис.135). Все эти патологические изменения видны и на обычных рентгенограммах и/или томограммах височной кости (рис.135 а), особенно в укладках по Шюллеру и Стенверсу.
б
Рис.134 КТ больных с опухолью левого (а) и правого (б) яремного гломуса; имеется выраженное расширение и неровность краев яремных отверстий.
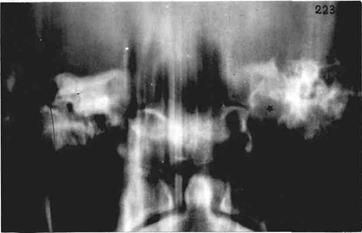
Рис.135 а Фронтальная томограмма больного с гломусной опухолью слева. Яремное отверстие расширено (звездочка)
Однако на компьютерных томограммах кроме известных костных изменений удается визуализировать, прежде всего, саму опухолевую ткань, причем не только в области яремного отверстия (рис.136), но и в задней черепной ямке (рис.137) при краниальном росте новообразования, либо на шее (рис.138) при каудальном его распространении.
|
|
|
Рис.135 Больная Г., 38 лет. Параганглиома в области луковицы яремной вены справа. Разрушение задней поверхности пирамиды ("б,в.г"), в том числе - внутреннего отверстия ВСП ("в",стрелка); при КТЦГ (д) видна ровная округлая поверхность новообразования. |
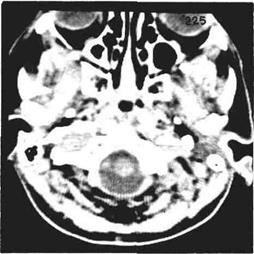
Рис.136 КТ больной с параганглиомой в области луковицы яремной вены слева. В расширенном яремном отверстии имеется опухолевая ткань.
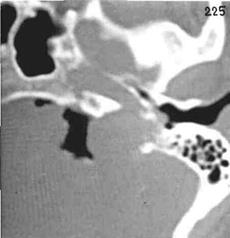
Рис.137а КТ-цистернограмма больной с правосторонней хемодектомой, распространяющейся вверх по задней поверхности пирамиды височной кости. Газ, проникший в цистерны, свободно окутывает поверхность новообразования.
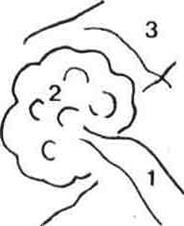
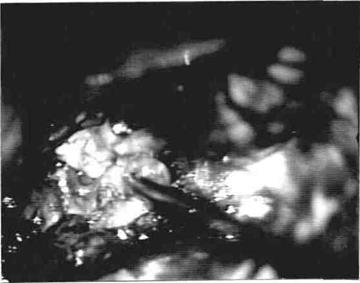
Рис.1376 Интраоперационная фотография опухоли правого яремного гломуса, распространяющейся в заднюю черепную ямку (интракраниальный рост).
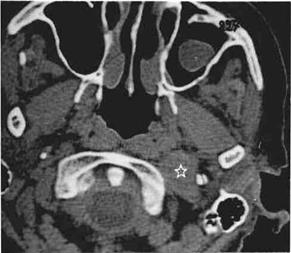
Рис.138 а) КТ больной с опухолью яремного гломуса справа, которая распространяется вниз на шею (звездочка).
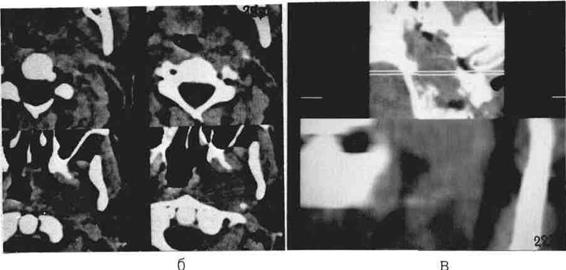
Рис.138 б) Тот же больной через 8 месяцев после лучевой терапии; имеется выраженный интракраниальный рост; в) вторичная фронтальная реконструкция: опухоль спускается ниже первого шейного позвонка (стрелки).
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.