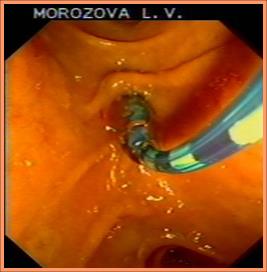
Для контрастирования используется 60-70% раствор растворимого контраста (верографин, урографин) с добавлением 1-1.5 мл 1% раствора диоксидина на 10 мл готового раствора контраста. Предпочтительно выполнять контрастирование обеих протоковых систем, билиарной и панкреатической, особенно при дистальном опухолевом блоке, что позволяет подтвердить или исключить диагноз опухоли головки поджелудочной железы, частота которой в структуре опухолевой желтухи по данным литературы достигает 60-70%. Панкреатикография так же помогает в уточнении локализации опухоли. При наличии дистального опухолевого блока и отсутствии рентгенологических изменений со стороны Вирсунгова протока повышается вероятность поражения дистального отдела общего желчного протока. При холангиопанкреатикографии уточняется локализация, степень и протяженность опухолевой стриктуры, на основании чего определяется требуемая длина стента. (Рис.7).
Рис.7. Эндоскопическая ретроградная холангиграфия ( А – Дуоденоскопия, В – ЭРХГ: опухоль головки поджелудочной жлезы, С-ЭРХГ: опухоль общего желчного протока, Д – ЭРХГ: опухоль Фатерова сосочка)
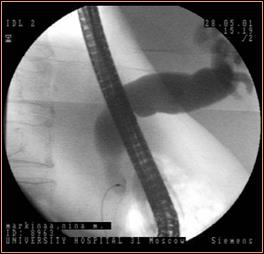
 А. В.
А. В.
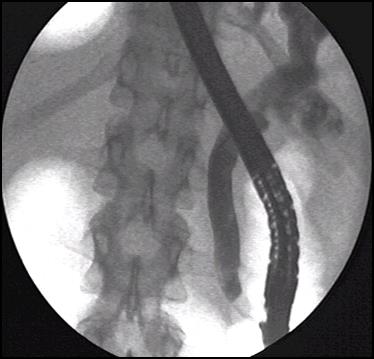 |
|||
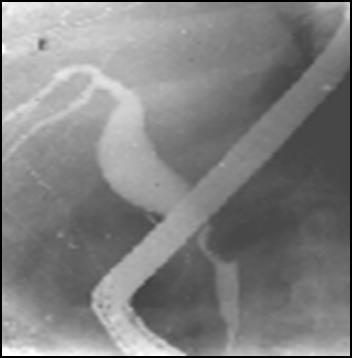 |
|||
С Д
ЛЕЧЕБНЫЙ ЭТАП ВМЕШАТЕЛЬСТВА
После достижения селективной канюляции протока и рентенологического исследования выполняется типичная папиллосфинктеротомия канюляционным способом. (Рис.8).
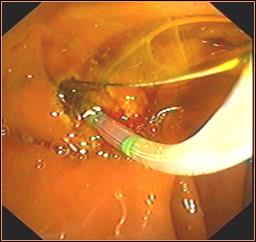 Рис.8.
Типичная ЭПСТ.
Рис.8.
Типичная ЭПСТ.
В случае невозможности катетеризации выполняется надсекающая папиллотомия с последующим контрастированием желчного дерева и дополнительная ЭПСТ (Рис.9).
Рис.9. Атипичная ЭПСТ.
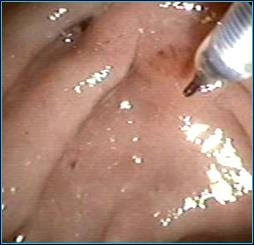 |
В редких случаях при невозможности канюляции ампулы Фатерова сосочка производится супрапапиллярная холедоходуоденостомия и лишь затем катетеризация и контрастирование протоковой системы.
Протяженность рассечения тканей при эндоскопической папиллосфинктеротомии у больных с опухолями панкреатобилиарной зоны обычно существенно меньше, чем при доброкачественной патологии желчных протоков и зоны Одди и не превышает 5-6 мм. Данное обстоятельство связано с высокой вероятностью возникновения кровотечения из области папиллотомии на фоне механической желтухи. Кроме того при наличии опухоли БДС возможно изменение стандартных анатомо-топографических ориентиров, что так же может явиться провоцирующим фактором возникновения осложнений после папиллосфинктеротомии. Наконец, при установке билиодуоденальных протезов, небольшое отверстие устья холедоха способствует более плотной фиксации дренажа и профилактики его самопроизвольной миграции. Широкое (более 1 см) ЭПСТ производится лишь при необходимости инструментальной ревизии протока и экстракции конкрементов при сопутствующем холедохолитиазе или при планирующемся двойном или билатеральном стентировании.
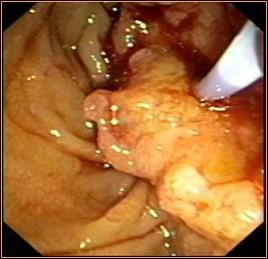
При опухолях Фатерова сосочка и сопутствующих заболеваниях крови с нарушенной свертываемостью, возможен отказ от выполнения папиллосфинктеротомии в пользу выполнения механической либо баллонной дилатации сфинктра Одди либо проведения дренажа непосредственно через ткань опухоли БДС без его эндоскопического рассечения. (Рис.10).
Рис.10. Баллонная папиллодилатация (А) с последующим билироуоденальным протезированием (В).
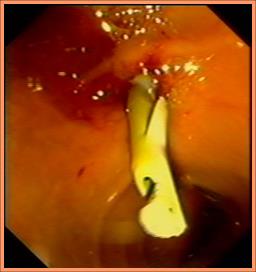 А
В
А
В
Техника выполнения билиодуоденального протезирования заключается в следующем: после ЭПСТ производится глубокая катетеризация супрастенотических отделов желчного протока при помощи диагностического катетера со струной. Обычно результативность выполнения данного этапа является ключевым моментом, определяющим возможность дренирования (Рис.11).
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.