Так как температура в конце охлаждения не отличалась, то меньшие показатели УИ и соответственно СИ во второй группе связаны, на наш взгляд, с более частым развитием нарушений ритма при большей объемной скорости. Если в первой группе МА во время перфузионного охлаждения зарегистрирована у 50% пациентов, а ФЖ у 1 пациента (6%), то во второй группе – у 61,5% и 29,4% соответственно. Кроме того, температура возникновения нарушений ритма в первой группе была достоверно ниже. Имелась четко выраженная корреляция между объемной скоростью во время перфузионного охлаждения и температурой возникновения мерцательной аритмии: r=0.69, p<0.01 (Рис. 2). При этом нами не было найдено значимых связей возникновения нарушения сердечного ритма с возрастом, полом, диагнозом, исходными показателями гемодинамики, уровнем калия в плазме, уровнем pCO2a. Из вышеизложенного можно сделать вывод, что перфузионное охлаждение с объемной скоростью 0,8 л/минм2 обладает большим кардиодепрессивным эффектом с большим риском развития аритмии во время охлаждения. После окончания основного этапа операции гемодинамические показатели практически не отличались в обеих группах.
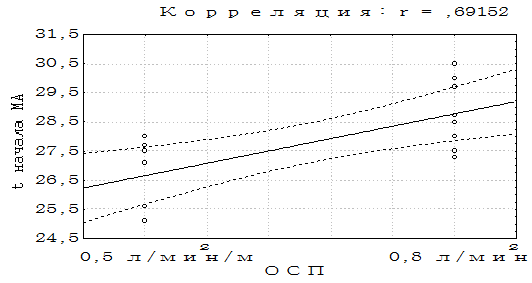
Рис. 2. Зависимость температуры начала мерцательной аритмии
от объемной скорости перфузионного охлаждения
Так как СИ снижается на глубине охлаждения на 48%, то чрезвычайно важно оценить степень снижения метаболизма и соответствие доставки кислорода его потреблению. Как видно из таблицы 6, транспорт кислорода снижался по ходу охлаждения. На глубине гипотермии он был ниже исходной величины на 56%, что связано со снижением СИ и гемодилюцией. Потребление кислорода так же уменьшалось под влиянием гипотермии – на 50% от исходной величины на глубине охлаждения.
Минимальное потребление кислорода регистрировалось нами через 5 минут после восстановления сердечной деятельности и составляло всего 36,0 мл/мин/м2. Этот показатель ниже исходного на 57% и объясняется, по-видимому, депрессией метаболизма во время гипотермической окклюзии. При согревании VO2 увеличивалось, отражая возрастание скорости метаболических реакций в органах и тканях при повышении температуры, и после окончания перфузионного согревания не отличалось от исходной величины.
Показатели доставки и потребления кислорода на этапах экстракорпоральной гипотермии (n=23, M±m)
|
Этапы |
TO2, мл/мин/м2 |
VO2, мл/мин/м2 |
АВРO2 мл/л |
|
После вводной анестезии (35,3+0,20С) |
494,5 ±32,6 |
84,1 ±11,9 |
25,3 ±2,9 |
|
После начала перфузионного охлаждения (30,6+0,30С) |
344,7 ±21,9*** |
62,2 ±11,5* |
25,1 ±2,6 |
|
Глубина охлаждения (26,6+0,10С) |
217,0 ±15,1*** |
42,8 ±5,4** |
24,0 ±3,1 |
|
Через 5 мин после восстановления сердечной деятельности (26,4±0,40С) |
317,2 ±32,0*** |
36,0 ±3,9* |
14,6 ±1,4* |
|
После окончания перфузионного согревания (34,8+0,2оС) |
379,1 ±31,3* |
84,3 ±12,0 |
27,9 ±2,3 |
* p <0.01 ** p <0.001 *** p <0.0001 Достоверность по сравнению с исходными значениями
В то же время артериовенозная разница по кислороду не только не увеличивалась, но имела тенденцию к уменьшению по ходу охлаждения. Минимальное значение АВРО2 определялось через 5 минут после восстановления сердечной деятельности, а в конце АВРО2 согревания не отличалась от исходной величины (Рис. 3). На наш взгляд, такая динамика устойчивой АВРО2 свидетельствует об адекватности уровня доставки кислорода для тканей и органов во время экстракорпоральной гипотермии.
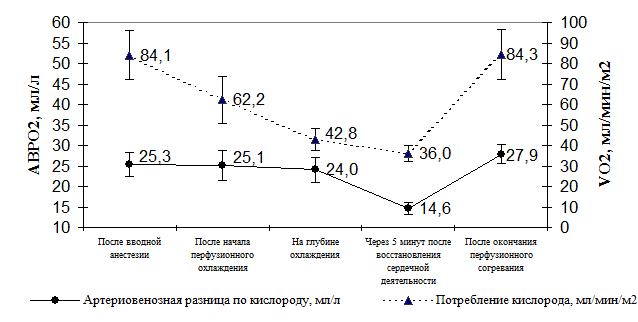
Рис. 3. Динамика потребления кислорода и артериовенозной разницы по кислороду
Состояние системы гемостаза на этапах экстракорпоральной гипотермии
Была исследована динамика основных показателей гемостаза на этапах экстракорпоральной гипотермии у 24 больных.
Анализ исходного состояния системы гемостаза у детей с ВПС бледного типа показал, что на фоне относительно неизменного состояния свертывающей системы у части пациентов наблюдается небольшая активация тромбоцитарного звена гемостаза и фибринолиза. У 71% пациентов после вводной анестезии имелась незначительная активация тромбоцитов с повышением ИАТ, у 40% определялось несколько повышенное содержание РФМК.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.