В клинике СН выделяют проявления левожелудочкового (по малому кругу) и правожелудочкового (по большому кругу) застоя. Левожелудочковая СН проявляется одышкой, которая возникает в начале при физической нагрузке, затем в горизонтальном положении, что вынуждает пациента занимать вынужденное положение (ортопноэ). Кроме того, для левожелудочкового застоя характерен сухой или влажный (с пенистой мокротой) кашель, влажные мелкопузырчатые хрипы чаще в нижних отделах лёгких, наличие III тона сердца, так называемый, маятникообразный ритм, а также кровохарканье (при высоком давлении в малом круге кровообращения, чаще при стенозе левого атриовентрикулярного отверстия) и приступы сердечной астмы. При развитии правожелудочковой СН возникают периферические отёки (плотные, возникают на нижележащих областях) и скопление жидкости в серозных полостях (асцит, гидроторакс), увеличение размеров печени с гепато-югулярным рефлюксом (печень становится болезненной на ощупь), синусовая тахикардия, набухание шейных вен. Синдром «малого выброса», о котором уже упоминалось выше, проявляется утомляемостью, признаками недостаточности мозгового кровообращения (бессонница, головокружение, иногда обмороки). Признаками централизации кровообращения являются холодный акроцианоз (при выраженном застое в малом круге цианоз становится диффузным), кахексия.Однако перечисленные признаки не строго специфичны только для СН, либо они возникают далеко не в каждом случае. Поэтому для клинической диагностики этого синдрома необходим подробный анализ всех патологических проявлений с учётом возможных причин сердечной дисфункции.
План обследования:
Электрокардиография не имеет проявлений специфичных для СН, но позволяет выяснить этиологию этого синдрома у больного (рубцовые изменения миокарда, признаки гипертрофии определённых отделов, нарушения ритма и проводимости).
Рентгенография грудной
клетки позволяет определить
увеличение контуров сердечной тени, выявляет признаки застоя в малом круге
кровообращения (расширение корней лёгких, линии Kerley, усиление
и «размытость» лёгочного ри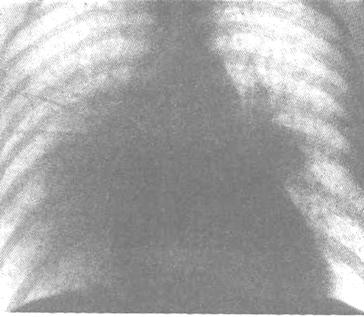 сунка, а также появление инфильтративных затемнений в нижних отделах
лёгочных полей), скопление жидкости в плевральных полостях (сначала транссудат
появляется в правой плевральной полости). Описанные рентгенографические
признаки СН появляются только при выраженном сердечном застое, что снижает
диагностическую ценность этого метода обследования. На представленной рентгенограмме
– картина отёка лёгких в форме крыльев бабочки.
сунка, а также появление инфильтративных затемнений в нижних отделах
лёгочных полей), скопление жидкости в плевральных полостях (сначала транссудат
появляется в правой плевральной полости). Описанные рентгенографические
признаки СН появляются только при выраженном сердечном застое, что снижает
диагностическую ценность этого метода обследования. На представленной рентгенограмме
– картина отёка лёгких в форме крыльев бабочки.
![]()
![]()

![]()
![]()
|
|
|
|
Зондирование полостей сердца позволяет определить давление в камерах сердца, определить уровень центрального венозного давления (показатель преднагрузки правого желудочка, в норме от 10 до 100 мм водного столба), давление «заклинивания» лёгочной артерии (косвенно оценивает преднагрузку левого желудочка, в норме составляет 2 – 12 мм рт. ст.)
Из лабораторных методов исследования при СН любой этиологии для выявления и коррекции нарушений минерального обмена, которые часто встречаются у больных, получающих диуретическую терапию, необходимо исследовать уровень калия и натрия крови. Кроме того, при застойной СН часто отмечается дисфункция печени и почек, что требует определение показателей азотистого обмена, уровень билирубина, белковых фракций, протромбинового индекса. В научных исследованиях используют определение концентрации норадреналина, ренина, ангиотензина II и альдостерона плазмы. При острой сердечной недостаточности исследуется уровень газов крови.
Такие лабораторные исследования, как определение показателей липидного обмена, иммунологической напряжённости, уровня тиреоидных гормонов и т.п. необходимы для уточнения причины сердечной недостаточности.
При выявлении выраженной кардиомегалии требуется проведение дифференциальной диагностики между дилатационной кардиомиопатией, миокардитом, пороками сердца, алкогольной кардиодистрофией, выпотным перикардитом и ишемической кардиопатией (вариант ИБС, проявляющийся только синдромом СН). Для исключения последней иногда прибегают к проведению коронарографии. В противоположность этому, отсутствие расширения сердца при наличии выраженной СН может быть следствием констриктивного перикардита или рестриктивной кардиомиопатии, которая встречается в России крайне редко.
Прежде всего, лечение СН проводится в зависимости от причины развития данного синдрома (оперативное лечение порока сердца, проведение реваскуляризации и коррекция липидного дисбаланса при ИБС, лечение нарушений ритма и проводимости при патологиях, сопровождающихся данным синдромом, назначение противовоспалительных средств при миокардите и т.д.). В данном разделе будут освещены универсальные подходы к лечению синдрома СН, не зависимо от этиологии.
Смерть больных с хронической СН обычно является следствием прогрессирующей терминальной СН, нарушений ритма сердца и тромбоэмболий. Поэтому основными задачами в лечении СН представляются замедление прогрессирования СН, улучшение качества жизни больных, а также предотвращение нарушений ритма и тромбоэмболий.
Немедикаментозная терапия. В период компенсации сердечной недостаточности в режим жизни больного включают реабилитационные физические тренировки. Строгое ограничение физических нагрузок рекомендуют только больным с миокардитом, осторожность нужно соблюдать в случае клапанных стенозов и у беременных с пороком. Наиболее приемлемым и простым для контроля видом нагрузки является ходьба 3 - 5 раз в неделю по 20 - 30 минут при частоте сердечных сокращений 70 - 80 % от максимальной. Тяжёлым больным физические тренировки начинают с дыхательных упражнений. Больной должен быть ознакомлен с характером своего заболевания, должен соблюдать малосолевую диету, уметь контролировать массу тела и диурез, выполнять все рекомендации врача по лечению.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.