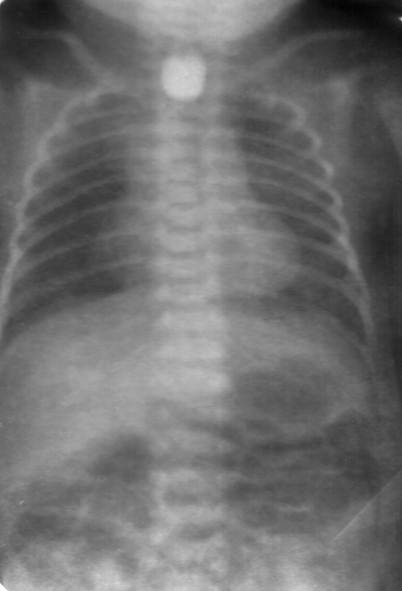
Рис. 2 Атрезия пищевода с нижним трахеопищеводным свищем. Задержка контрастного вещества в оральном сегменте пищевода, газ в кишечнике.
При изолированной форме АП контрастное вещество заполняет верхний сегмент пищевода (как правило, на уровне Th1-2), в желудочно-кишечном тракте газ отсутствует, что позволяет исключить нижний ТПС. Необходимо с особой осторожностью подходить к обследованию глубоко недоношенных детей, находящихся в тяжелом состоянии, поскольку у них резко замедлена перистальтика кишечника и соответственно его газонаполнение. У этой категории новорожденных иногда следует непосредственно перед операцией повторить рентгенограммы, чтобы окончательно убедиться в отсутствии газа в ЖКТ.
При АП с верхним ТПС сразу после введения контрастное вещество из верхнего сегмента попадает в трахеобронхиальное дерево, в желудочно-кишечном тракте газ отсутствует.
При АП с двумя (верхним и нижним) трахеопищеводными свищами - контрастное вещество обозначает верхний сегмент пищевода и далее контрастирует трахеобронхиальное дерево. В желудочно-кишечном тракте присутствует газ, что свидетельствует о наличии нижнего ТПС.
При оценке рентгенограмм необходимо также обращать внимание на состояние легких и признаки сопутствующих пороков. Например, расширение тени сердца, даже при отсутствии шумов при аускультации, может свидетельствовать о сочетанном врожденном пороке сердца, а наличие двух уровней жидкости с газовыми пузырями в проекции желудка и двенадцатиперстной кишки говорит о дуоденальной непроходимости. Частое сочетание АП с врожденными пороками сердца диктует необходимость дооперационного ультразвукового исследования сердца и крупных сосудов. Кроме того, всем детям с АП проводят нейросонографию для определения состояния головного мозга (родовая травма, внутрижелудочковые кровоизлияния, пороки развития, признаки гипоксии и др.).
Пациенты с АП редко нуждаются в экстренной хирургической помощи. Большая часть больных оперируется в срочно-плановом порядке после завершения всего комплекса обследования и тщательной предоперационной подготовки, в которую входят мероприятия, направленные на стабилизацию общего состояния ребенка: санация трахеобронхиального дерева, антибактериальная терапия, инфузионная терапия. Подготовка может продолжаться в течение одних или нескольких суток, как требует того состояние ребенка – чем более выражена пневмония, чем более тяжелы неврологические проявления (или какие-либо иные расстройства), тем длительнее может быть предоперационная подготовка (см. таблицу 2).
Таблица 2. Алгоритм проведения интенсивной терапии у новорожденных с атрезией пищевода.
|
Предоперационный период |
|
|
Положение больных Оценка состояния Определение тактики респираторной терапии |
Возвышенное положение. Газовый состав крови, КОС, Нв, Нт, мониторинг гемодинамики. Кислородотерапия, санация дыхательных путей. Интубация трахеи по показаниям. ИВЛ в исключительных случаях. |
|
Антибактериальная терапия Инфузионная терапия |
Стартовая схема антибиотиков. Гемодилюция по показаниям; объем переливаемой жидкости 80-90% физиологических потребностей. |
|
Инотропная терапия |
В зависимости от данных ЭхоКГ исследования. |
|
Оценка состояния |
Решение вопроса о сроках оперативного вмешательства. |
|
Послеоперационный период |
|
|
Респираторная терапия |
ИВЛ в послеоперационном периоде в режиме умеренной гипервентиляции с РЕЕР до 2 см вод. ст. с проведением миоплегии (в том числе пролонгированного обезболивания) и седативной терапии (2-3 суток) с последующим переводом больных на ВИВЛ. После перевода на ВИВЛ использование болюсного (только внутримышечного) введения опиатов для обезболивания. Экстубация трахеи, СДППД, кислородотерапия. |
|
Инотропная терапия |
Допамин 2-3 мкг/кг/мин 2-3 суток. Последовательное снижение дозы до 1,5 мкг/кг/мин 2 дня. Отмена препарата перед экстубацией. |
|
Инфузионная терапия |
80-90% объема физиологических потребностей под контролем диуреза. |
|
Энтеральное питание |
С2-х суток послеоперационного периода с последующим увеличением объема кормления. |
|
Оценка состояния |
На 6-7 сутки проведение рентгеноконтрастного исследования пищевода. |
|
Антибактериальная терапия |
По результатам посевов и определения индивидуальной чувствительности. |
|
Особенности ухода |
В послеоперационном периоде следует ограничить использование санации трахеи и пищевода (опасность несостоятельности) и обеспечить в течение 2-3 суток охранительный режим. С 3-4 дня послеоперационных суток следует менять положение больных (не выкладывать на живот). |
Показаниями же к экстренной хирургической помощи (через несколько часов от поступления) являются следующие:
· Широкий нижний ТПС, когда из-за большого сброса воздуха через свищ в ЖКТ, с одной стороны снижается оксигенация крови в легких, с другой - быстро нарастает вздутие живота, что влечет за собой высокое стояние куполов диафрагмы, ограничение экскурсии легких и, в результате - усугубление дыхательной недостаточности. Неэффективность самостоятельного дыхания у таких детей вынуждает переводить их на искусственную вентиляцию легких, что приводит к еще большему газонаполнению кишечных петель и таким образом замыкает порочный круг. Кроме того, наличие широкого свища способствует регургитации кислого желудочного содержимого в трахеобронхиальное дерево.
· Сочетание АП (с нижним ТПС) с пороками развития ЖКТ. При этой комбинации высока опасность рефлюкса застойного содержимого желудка в трахеобронхиальное дерево.
Выбор метода хирургического лечения АП определяется видом аномалии. При двух наиболее частых вариантах порока - атрезии пищевода с нижним трахеопищеводным свищом и изолированной форме атрезии пищевода применяются принципиально различные виды оперативных вмешательств (схема1).
Схема 1. Алгоритм выбора метода хирургической коррекции атрезии пищевода

 АТРЕЗИЯ ПИЩЕВОДА
АТРЕЗИЯ ПИЩЕВОДА
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.