· В раннем неонатальном периоде рекомендуют использовать минимальное количество ЛС. Основное значение имеет обеспечение с первых минут жизни адекватной вентиляции, стабильной гемодинамики и нормальных параметров водно-электролитного баланса и КЩС. У недоношенных обнадеживающие результаты отмечают при применения этамзилата (профилактика и лечение ПИВК),
Купирование судорожного синдрома. У детей, перенёсших тяжёлую асфиксию, часто возникают судорожные припадки. Поскольку судороги у новорождённого нередко обусловлены метаболическими причинами, чаще всего гипогликемией и гипокальциемией, необходимо контролировать концентрацию глюкозы и ионизированного кальция в сыворотке крови и своевременно корригировать выявленные нарушения. Судороги, связанные с асфиксией, обычно возникают в первые 48 ч жизни. Однократный кратковременный судорожный припадок у детей первых часов жизни, перенёсших тяжёлую перинатальную гипоксию, как правило, не требует специальной терапии. В то же время три эпизода кратковременных судорог и более в течение 1 ч и судорожный припадок продолжительностью более 3 мин расценивают как абсолютные показания к назначению антиконвульсантов.
· Противосудорожную терапию начинают с внутривенного введения фенобарбитала в дозе 10-20 мг/кг (доза насыщения). Поддерживающую дозу (5-6 мг/кг/сут) вводят через 24 ч.
· В качестве альтернативы можно применять натрия оксибат (50-100 мг/кг внутривенно в течение 30-60 мин). У детей, находящихся на ИВЛ, дозировку можно увеличить до 150-200 мг/кг. Критерий адекватности дозы — прекращение судорог. Повторное введение препарата допустимо через 2-6 ч.
· При неэффективности вышеуказанных препаратов можно использовать диазепам в дозе 0,3-0,5 мг/кг. Однако следует учитывать, что диазепам обладает множеством серьёзных побочных эффектов (артериальная гипотензия, нарушение внутрисердечной проводимости, гипотермия, конкурентное торможение метаболизма билирубина и др.).
Во всех случаях проведения противосудорожной терапии необходимы мониторинг жизненно важных функций организма и адекватная инфузионная терапия. Если купировать судорожный синдром не удаётся, следует перевести ребёнка на ИВЛ.
Прогноз
Прогноз постгипоксических перинатальных поражений ЦНС зависит от обширности поражения, степени недоношенности, адекватности и своевременности терапевтических мероприятий.
При ГИЭ I-II степени ближайший и отдалённый прогноз обычно сравнительно благоприятный, хотя и возможно формирование синдрома минимальной мозговой дисфункции, задержки речевого развития, интеллектуальных нарушений. При тяжёлой ГИЭ летальность достигает 50%, а у выживших детей, как правило, сохраняется выраженная психоневрологическая симптоматика (умственное и физическое отставание, ДЦП и пр.). Выраженность и конкретная клиническая форма неврологического дефицита в определённой степени зависят от патоморфологического субстрата ГИЭ. Так, при селективном нейрональном некрозе формируются спастическая квадриплегия, атаксия, при мраморном статусе — хореоатетоз, при парасагиттальном некрозе — спастическая квадри- или гемиплегия.
При ПВЛ ближайший прогноз относительно благоприятный (летальные исходы редки), однако в дальнейшем, как правило, развивается спастическая диплегия (спастический парез с преимущественным поражением нижних конечностей). В тяжёлых случаях также возможны поражение верхних конечностей, интеллектуальные отклонения, нарушения зрения.
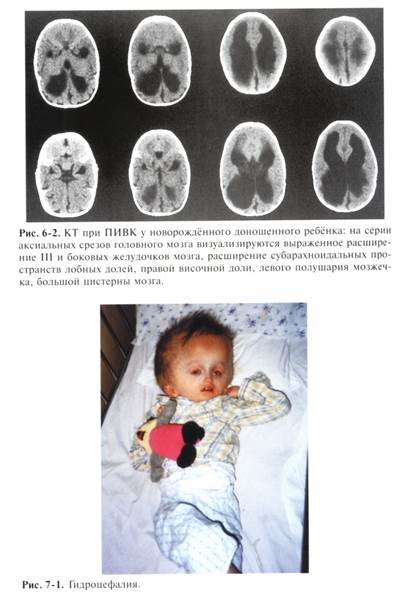
Непосредственный исход ПИВК зависит от степени кровоизлияния, его клинической формы. В наиболее тяжёлых случаях ПИВК может осложниться развитием острой или медленно прогрессирующей гидроцефалии, паренхиматозным геморрагическим инфарктом и деструкцией зародышевой матриксной зоны. Летальность при ПИВК III—IV степени составляет 50-60%, частота развития гипертензионно-гидроцефального синдрома у выживших детей — 60-100%.
Запруднов А.М., Григорьев К.И., Харитонова Л.А. Детские болезни: Учебник: В 2 т. Т.1. – М.: ГЭОТАР-МЕД, 2004. – 688 с.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.