УДК 616.37-002-036.11-06-07-089
Диагностика и хирургическое лечение
поздних деструктивных осложнений острого панкреатита
Башкирский государственный медицинский университет,
Городская клиническая больница № 18, Уфа
Актуальность проблемы лечения поздних деструктивных осложнений острого панкреатита обусловлена значительным ростом количества больных и стабильно высокой летальностью, связанной с повышением числа распространенных форм панкреонекроза, а также травм поджелудочной железы (ПЖ) [9].
Одним из поздних осложнений деструктивных форм острого панкреатита является развитие ложной кисты поджелудочной железы.
Целью нашей работы является изучение особенностей диагностики и хирургического лечения при ложных кистах поджелудочной железы.
Ложные кисты поджелудочной железы, по данным различных авторов [2, 14], среди всех госпитализированных хирургических больных составляют 0,006%, а в учреждениях, занимающихся неотложной хирургией, частота этого заболевания достигает 0,1% [7, 10]. Численность больных с кистами поджелудочной железы увеличивается параллельно с ростом числа острого и хронического панкреатитов алкогольного, билиарного и травматического происхождения, а при деструктивных его формах исход в ложную кисту происходит у 50% больных [1, 12, 13]. Опасность заболевания резко возрастает с развитием таких осложнений, как нагноение кисты, перфорации в свободную брюшную полость, аррозионное кровотечение, сдавление соседних полых органов и озлокачествление. По данным разных авторов, эти осложнения возникают более чем у половины больных [3, 5, 15], а летальность в зависимости от тяжести состояния может достигать 40% [4, 8, 11].
В диагностике кист поджелудочной железы большую роль играют анамнестические данные. У 84,7% больных с ложными кистами в анамнезе имелись приступы острого панкреатита, у 14,0% – травмы поджелудочной железы, у 59,4% – тяжелое течение последнего приступа острого панкреатита или посттравматического периода, у 5,2% – операции на желудке, двенадцатиперстной кишке, желчевыводящей системе с развитием послеоперационного панкреатита, а также операции на поджелудочной железе в связи с острым панкреатитом – у 37,6% (см таблицу) [6].
Основные причины, приводящие к развитию ложных кист
ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
|
Причины |
Число, % |
|
Острый панкреатит |
84,7 |
|
Травма поджелудочной железы |
14,0 |
|
Операции на желудке, 12-перстной кишке, желчевыводящей системе с развитием послеоперационного панкреатита |
5,2 |
|
Операции на поджелудочной железе в связи с острым панкреатитом |
37,6 |
Клиническими проявлениями ложных кист поджелудочной железы могут быть: «светлый промежуток» после приступа острого панкреатита или травмы, боли в надчревной области, опухолевидное образование в верхней половине живота, тяжесть в надчревной области, тошнота, рвота, отрыжка, запоры, поносы, общая слабость, повышенная утомляемость, похудание.
В период с января 1998 по 2004 г. в хирургических отделениях больницы № 18 и БСМП г. Уфы по поводу ложных кист поджелудочной железы находилось на лечении 29 больных (23 мужчин и шесть женщин) в возрасте от 23 до 75 лет (рис. 1).

Рис. 1.Распределение больных с диагнозом «Ложная киста ПЖ» по полу и возрасту
По данным ГКБ № 18 из всех госпитализированных в хирургическое отделение доля больных с кистами ПЖ составляет 0,14%.
Из всех поступивших больных только у 4 (13,7%) диагноз Киста поджелудочной железы был установлен до госпитализации, что объясняется сложностью диагностики данной патологии на догоспитальном этапе.
Причиной образования кист у 13 больных был перенесенный деструктивный панкреатит, у 6 – травма поджелудочной железы, у десятого больных причина развития кисты анамнестически не выявлена (рис. 2).

Рис. 2. Причины развития кисты поджелудочной железы
Клиническая картина заболевания отличалась многообразием симптомов. Так, постоянные или приступообразные боли с иррадиацией их в спину, в левое плечо, лопатку имелись у всех больных. Нарушение желудочной, дуоденальной проходимости выявлено у 8 больных. Внешнесекреторная и инкреторная недостаточность железы (тошнота, частый жидкий стул, жажда, потеря в весе) имелась у 17 больных.
В диагностике кист поджелудочной железы до недавнего времени основную роль играло контрастное рентгенологическое исследование желудочно-кишечного тракта, при котором выявлялись деформацию просвета желудка вплоть до щелевидной формы, смещение ободочной кишки кпереди и вниз. В наших наблюдениях рентгеноскопическое исследование было проведено у трех пациентов. При локализации кисты в области головки поджелудочной железы полезную информацию давала дуоденография в условиях гипотонии. Однако эти методы не решают вопроса дифференциального диагноза кист и опухоли железы. Современные методы обследования (компьютерная томография, ультразвуковое сканирование) позволяют точно определить локализацию кисты, ее размеры, наличие камер и перегородок в ее полости. В наших наблюдениях УЗИ проведено у 25 больных (86,2%), компьютерная томография – у 16 больных (55,1%).
Возможность развития осложнений кисты (нагноение, кровотечение, перфорации, злокачественные перерождения) большинство авторов рассматривают как абсолютное показание к операции.
Из 29 больных, лечившихся в клиниках, оперированы 16. В предоперационную подготовку, кроме общепринятых мероприятий, коррекции нарушенного обмена веществ, обязательно включали антиферментные препараты для профилактики послеоперационного панкреатита. Двое больных оперированы в экстренном порядке по поводу перитонита, причиной развития которого явилась спонтанная перфорация нагноившейся кисты хвоста поджелудочной железы в свободную брюшную полость. Кроме того, четверым больным с целью уточнения диагноза проведены диагностические лапароскопии, двоим больным проведены лечебно-диагностические пункции под контролем УЗИ.
На операции осуществлялась тщательная ревизия поджелудочной железы с уточнением локализации кисты, ее размеров и взаимоотношения с соседними органами. Обязательно проводилась пункция кисты с целью выяснения характера ее содержимого. Чаще всего (в 10 случаях) оно представляло темно-зеленую жидкость с высоким амилазы (до 32000 ед.), в 5 случаях было содержимое гнойно-геморрагическое содержанием. Количество содержимого колебалось от 400 до 2500 мл, диаметр кист колебался от 8 до 30 см. В головке железы кисты локализовались у 5 больных, в теле – у двоих, в ее хвосте – у 9 больных и у одного больного гигантские кисты располагались в головке и хвосте железы (рис. 3). У всех больных кисты были однокамерными. Толщина стенок составило от 0,4 до 1,0 см. В 6 случаях кисты были интимно сращены с желудком.
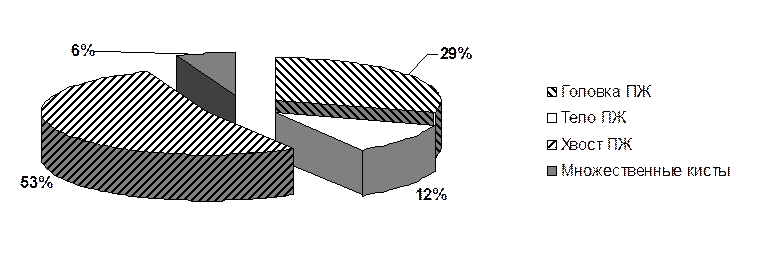
Рис. 3. Локализация ложных кист поджелудочной железы
Многообразие форм, локализации, размеров кист диктует необходимость дифференцированного подхода к выбору метода оперативного вмешательства.
Осложнение кисты (кровотечение, нагноение, перфорация), а также недостаточная сформированность ее стенок требует наружного дренирования, что было выполнено у 4 больных. Недостаток операции – формирование панкреатического свища в тех случаях, когда полость кисты связана с магистральным протоком железы.
При сообщении полости кисты с панкреатическим протоком, когда имелись большие размеры кист, показано наложение различных видов анастомозов. Ввиду особенностей положения кист по отношению к другим органам гастроцистоанастомоз был наложен у 5 больных, цистоеюноанастомоз – у двоих больных. У одного больного с двумя гигантскими кистами в области головки и хвоста поджелудочной железы киста хвоста железы анастомозирована с желудком, а другая киста головки железы, не спаянная в желудком и двенадцатиперстной кишкой, была дренирована резиновой трубкой в течение 15 дней. Двоим больным проведены субтотальные резекции поджелудочной железы с аутотрансплантацией ткани селезенки (рис. 4).
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.