Предсердная экстралистолия регистрируется у 15-30% больных острым ИМ. Она мало влияет на течение заболевания, однако может быть предвестником предсердных тахиаритмий. Редкая предсердная экстрасистолия <не требует специального лечения. При учащении и наличии в анамнезе пароксизмальных нажжелудочковых нарушений ритма взможно применение пропранолола (обзидана), верапамила, новокаинамида.
Пароксизмальная наджелудочковая тахикардия встречается редко -
в 2-5% случаев. Во время пароксизма ЧСС обычно бывает в пределах
120-180 в 1 мин, что приводит к увеличению потребности миокарда в
I кислороде и может провоцировать серьёзное ухудшение состояния
больного ИМ.
Лечение пароксизма наджелудочковой тахикардии начинают с верапамила (5-10 мг в/в в течение 2-5 мин) или АТФ 2-4 мл1% раствора струйно быстро. Возможно применение амиодарона (кордарона) и новокаинамида. Амиодарон (кордарон) назначается в/в: в начале медленно в дозе 300 - 450 мг (не более чем 5 мг/кг) в течение 30 сек - 3 мин, затем поддерживающая инфузия - 300 мг в течение 20 мин. Максимальная доза амиодарона - 1200 мг/с. При в/в введении препарат может вызывать дисфункцию синусового узла и нарушение АВ-проводимости, однако в дозе не более 5 мг/кг не оказывает заметного отрицательного инотропного действия, даже у бопьных с умеренной дисфункцией левого желудочка. При выраженных нарушениях гемодинамики проводят электроимпульсную терапию (ЭИТ).
Трепетание предсердий встречается у 1-3% бопьных, обычно носит преходящий характер и обусловлено чрезмерной симпатической стимуляцией предсердий.

В тех случаях, когда число сокращений желудочков превышает 125 в 1 мин или когда аритмия сопровождается сердечной недостаточностью, кардиогенным шоком или ишемией миокарда, терапия должна быть неотложной. Обычно проводится ЭИТ с использованием разряда мощностью 100-200 Дж. Если ЭИТ привела к развитию мерцания предсердий, для восстановления синусового ритма используется разряд большей мощности. Сердечные гликозиды противопоказаны больным, у которых планируется проведение ЭИТ.
Лечение пароксизмальной формы мерцания предсердий в основном сходно с таковым при трепетании предсердий.
Рисунок 14
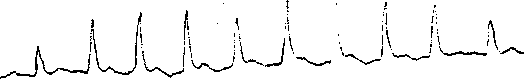
Для ЭИТ при купировании мерцания предсердий обычно требуется разряд мощностью 100-200Дж. Если нет признаков застойной сердечной нсдостатоности или если частота сокращений желудочков не превышает 100 уд/мин, то терапией выбора является назначение новокаинамида, верапамила, дилтиазема или пропранолола. Может применяться амиодарон, который не увеличивает потребности миокарда в кислороде и обладает сосудорасширяющим действием на коронарные и периферические артерии.
Желудочковая экстрасистолия (ЖЭ) регистрируется у 90-95% больных острым ИМ. Редкая ЖЭ не вызывает существенных нарушений гемодинамики и не влияет на течение острого ИМ, а потому не требует специального лечения. Медикаментозная антиаритмическая терапия проводится в тех случаях, когда ЖЭ сочетается с повышенным риском возникновения фибрилляции желудочков (ФЖ).

Критериями для начала печения ЖЭ при ИМ считаются следующие:
1) когда число ЖЭ превышает 5 в 1 мин;
2)когда они появляются в "ранний" период сердечного цикла (т.е. на восходящем колене и вершине зубца Т так называемые "ранние" ЖЭ, или ЖЭ типа R-на-Т);
3) когда имеется политопная (полиморфная) ЖЭ;
4) когда ЖЭ носят характер парньх или групповых.
С наибольшим успехом для лечения ЖЭ в остром периоде ИМ используется лидокаин. Лидокаин применяют в виде болюса в дозе 1 мг/кг веса (но не более 100 мг), затем по 0,5 мг/кг-каждые 8-10 мин до подавления ЖЭ или появления побочных эффектов или достижения общей дозы 4 мг/кг (или 200 - 300 мг). В дальнейшем проводится в/в инфузия со скоростью от 2 до 4мг/мин. У больных с повышенной чувствительностью к лидокаину или в случае его недостаточной эффективности обычно применяют новокаинамид (прокаинамид) или мексилетин (мекситил).
Терапию новокаинамидом начинают с повторных болюсов по 1-2 мг/кг (или по 100 мг) с интервалом в 5 мин до исчезновения ЖЭ или достижения общей дозы 1000 мг. Затем проводится инфузия со скоростью от 20 до 80 мкг/(кг мин) (приблизительно по 100-300 мг/ч).
Мексилетин вводят в/в в дозе 200-250 мг в течение 5-15 мин, далее 250 мг в течение первого часа и 125 мг в течение следующих двух часов. Поддерживающая доза мексилетика составляет 500 - 1000 мг/с. В первые 6 ч после развития острого ИМ рефрактерная к лидокаину и новокаинамиду ЖЭ, особенно если она сочетается с синусовой тахикардией, может эффективно купироваться с помощью бета-адреноблокаторов (например, с помощью пропранонола в дозе 0,1 мг/кг). Успешно может применяться в лечении ЖЭ в остром периоде ИМ диэопирамид и кордарон. Дизопирамид (ритмилен) вводится в/в: в дозе 1-2 мг/кг (обычно 100 мг, но не более 150 мг) в течение не менее 5 мин, возможна инфузия со скоростью 20-40 мг/ч. Максимальная суточная доза дизопирамида - 800 мг. В связи с выраженным кардиодепрессивным эффектом препарата требуется большая осторожность при его назначении у больных острым ИМ. ЖЭ может исчезать самостоятельно через 48-72 ч после начала ИМ. Если же ЖЭ сохраняется на протяжении более длительного времени, начинают пероральную терапию (новокаииамид 500 - 100 мг каждые 4 ч.; мексилетин 100 - 300 мг каждые 6-8 ч.; дизопирамид 100-300 мг каждые 6-8 ч.).
Пароксизмальная желудочковая тахикардия (ЖТ) встречается приблизительно у 10% больных. Различают два вида ЖТ - нестойкую (неустойчивую) и стойкую (устойчивую). Нестойкая ЖТ длится меньше 30 секи обычно регистрируется лишь при длительном мониторировании ЭКГ. Стойкая ЖТ длится 30 сек и больше, сопровождается нарушениями гемодинамики и клиническими симптомами (потеря сознания, резкая гипотония и даже аритмический кардиогенный шок).
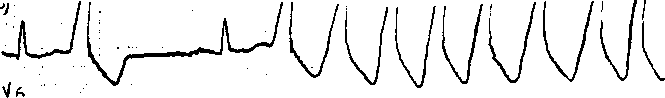
Лечение стойкой ЖТ обычно начинают с повторного в/в введения 50 -100 мг лидокаина с интервалом в 5 мин; при отсутствии эффекта от лидокаина проводится ЭИТ. Рекомендуется начинать сразу с разряда мощностью от 100 до 200 Дж, так как использование разрядов малой мощности может вместо купирования ЖТ вызвать её ускорение или трансформировать в фибрилляцию желудочков. При возникновении выраженных нарушений гемодинамики во время пароксизма ЖТ немедленно применяют ЭИТ, а при отсутствии дефибриллятора - в/в вводят один из антиаритмических препаратов (лидокаин, новокаинамид, мексилетин, амиодарон). Следует помнить о возможности купирования пароксизма ЖТ с помощью редкого удара кулаком в область грудины.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.