Международные стандарты: купирования приступа кластерной головной боли US Headache consortium, Headache Care for Practising Clinicians
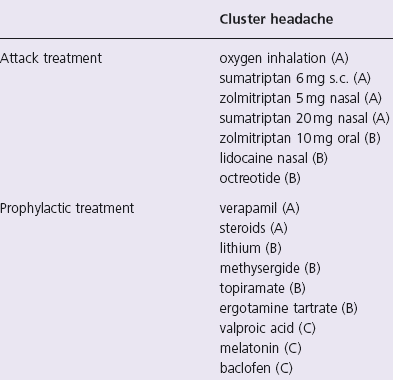
Ингаляция 100% кислорода в течение 15 минут

Селективные агонисты 5НТ рецепторов
Суматриптан 6 мг подкожные инъекции Суматриптан 20 мг назальный спрей Золмитриптан 10 мг
Лидокаин, капсаицин интраназально
Профилактическое лечение кластерной головной боли необходим контроль ЭКГ при увеличении дозы повышать дозу на 80 мг каждые 14 дней
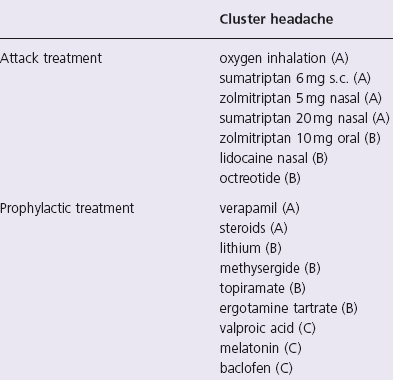
Верапамил 80-240 мг/сут Преднизолон 60 мг/сут Топирамат 50-100 мг/сут Габапентин 1800-2400 мг/сут Мелатонин 10 мг/сут
Пароксизмальная гемикрания
Пароксизмальная гемикрания
Причины вторичной пароксизмальной гемикрании
Аневризма вилизиева круга Инфаркт мозга в бассейне ПМА АВ мальформации Злокачественные опухоли лобной доли Менингеома кавернозного синуса Аденома гипофиза Опухоль верхушки легкого Коллагенозы Киста верхней челюсти Тромбоцитопении
Гемикрания континуа
Кратковременные односторонние невралгические головные боли с иньецированием коньюктивы (КОНКС)=(SUNCT)
Первичная колющая головная боль

Острая посттравматическая головная боль возникает в первые 7 дней после ЧМТ и длится не более 8 нед. после травмы
1 месяц спустя после травмы ГБ отмечают от 30-90% пациентов, а через год они выявляются у 8-35% пациентов. Stovner L.J.,2009
Хроническая посттравматическая головная боль возникает в первые 7 дней после ЧМТ и длится более 3 месяцев после травмы
Часто возникают после легкой ЧМТ
Временные критерии есть Специфических качественных характеристик нет
Посттравматический синдром
Головная боль напряжения
Раздражительность Быстрая утомляемость Снижение работоспособности Снижение памяти Инсомния Депрессия Вегетативная лабильность Головокружение
Мигренеподобная ГБ
Кластероподобная ГБ
Цервикогенная ГБ
Интенсивность и динамика ПТГБ не зависят от тяжести ЧМТ, продолжительности потери сознания в острый период травмы, наличия очаговой неврологической симптоматики, патологических находок КТ, МРТ, ЭЭГ
Что лежит в основе хронизации ПТГБ?
Органические факторы: 1.Нарушение сосудистых структур (интра и/или экстракраниальное) 2.Нарушение несосудистых структур рубец твердой мозговой оболочки повреждение чувствительных нервных окончаний локальное повреждение мягких тканей черепа и шеи повреждение ноцицептивной системы тройничного нерва дисфункция височно-нижнечелюстного сустава и шейных межпозвонковых суставов 3.Лабильность сосудов (нарушение церебральной авторегуляции)
Психосоциальные факторы: 1. Посттравматическое стрессовое расстройство, невротическое осмысление переживаний 2.Ожидание возможного осложнения Ятрогенные влияния 3.Преморбидные особенности личности 4. Рентные установки
Злоупотребление анальгетиками Психотропными препаратами
Лечение хронической посттравматической головной боли
Деменция
Синдром, характеризующийся приобретенным, часто прогрессирующим снижением интеллекта, которое возникает в результате органических поражений головного мозга и приводит к нарушению социальной адаптации пациента, то есть делает его неспособным к продолжению профессиональной деятельности и/или, ограничивая возможности самообслуживания, нарушает его бытовую независимость.
5 критериев деменции
1. Множественный когнитивный дефицит
2. Приобретенный характер
3. Органическое поражение головного мозга
4.Нарушение социальной (трудовой/бытовой) адаптации
5.Стойкий дефицит, не связанный с острым расстройством сознания
Нозологическая классификация деменции
Первичная деменция Болезнь Альцгеймера Лобно-височная дегенерация Вторичная деменция Сосудистая деменция Метаболическая/токсическая энцефалопатия Нормотензивная гидроцефалия Посттравматическая энцефалопатия Демиелинизирующие заболевания Деменция при мультисистемных дегенерациях ЦНС Деменция с тельцами Леви Кортикобазальная дегенерация Прогрессирующий надъядерный паралич Гепатолентикулярная дегенерация Смешанная деменция Болезнь Альцгеймера + ЦВБ
Болезнь Альцгеймера и сосудистая деменция в МКБ -10
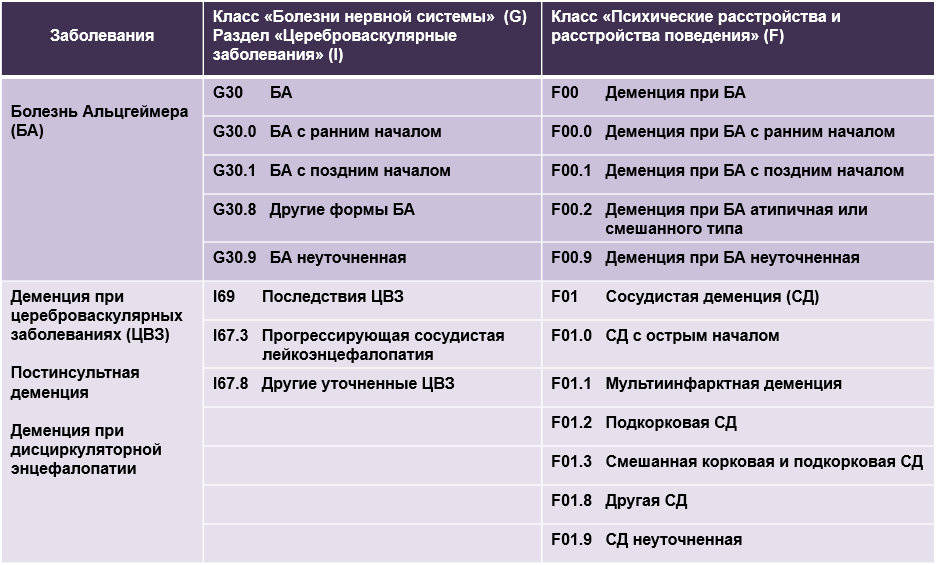
WHO International Statistical Classification of Diseases and Related Health Problems, 10th Revision, Version for 2007: Tabular List of inclusions and four-character subcategories; Chapter VI, Diseases of the nervous system (G00-G99), Other degenerative diseases of the nervous system (G30-G32), Chapter V, Mental and behavioural disorders (F00-F99), Organic, including symptomatic, mental disorders (F00-F09), Chapter IX, Diseases of the circulatory system (I00-I99), Cerebrovascular diseases (I60-I69)
Пересмотр критериев диагностики БА
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.