








































Непрямі антикоагулянти (варфарин) - при постійній формі фібриляції передсердь або/та тромбоемболічних ускладненнях в анамнезі. 11 Кисень |
1. Усунення або пом'якшення суб'єктивних симптомів ХСН - задишки, серцебиття, підвищеної втомлюваності; 2. Підвищення фракції викиду ЛШ: 3. Усунення клінічних ознак затримки рідини в організмі: 4. Покращення якості життя; 5. Збільшення терміну між госпіталізаціями. |
21 |
III рівень надання медичної допомоги
|
№ п/п |
Нозологічна форма |
Шифр МКХ-10 |
Перелік діагностичних досліджень |
Обсяг лікувальних заходів |
Критерії якості (бажані результати лікування) |
Середня тривалість лікування |
|
1 |
3 |
4 |
||||
|
хронічна серцева недостатність |
І 50 150.0 |
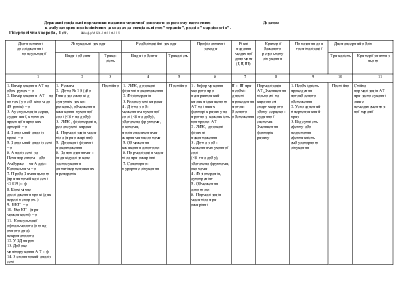
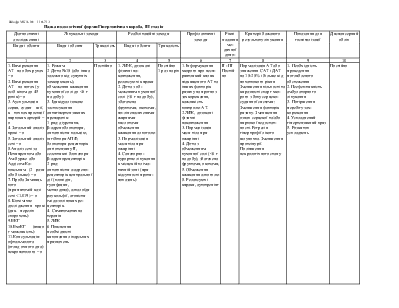
Обов язкові: 1 . загальноклінічне дослідження; 2. загальні аналізи крові та сечі: 3. електроліти крові; 4. креатинш та білірубин (прямий і непрямий) у крові: 5. грансамінази крові; 6. тромбіновий час: 7. ЕКГ: 8. ЕхоКГ. За наявності клінічних показів: 1. сечова кислота; 2. білок крові; 3.коагулограма; 4. рентгенографія органів грудної порожнини; 5. гормони щитовидної залози; 6. норадреналін. ренін, альдостерон, натрійуретичний пептид крові: 7. Холтерівське моніторування ЕКГ; 8. ендоміокардіальїіа біопсія: 9. радіонуклідна вентрикулографія: 10. коронароанпографія. |
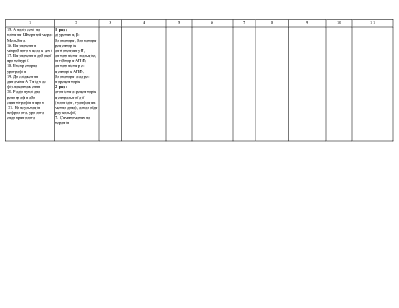
Фізичні тренування та рухова активність. Обмеження споживання хлориду наїрію < 3 г/доб при І-ІІ ФК та < 1.5 г/доб при ІІІ-ІV ФК. Медикаментозне лікування. 1. Діуретики - всім хворим при наявності клінічних ознак або схильності до затримки рідини в організмі, обов'язково разом з інгібіторами АПФ. 2. Інгібітори АПФ - всім хворим незалежно від ФК та клінічної стадії ХСН (крім неперсносимосп). 3. β-адреноблокатори - всім хворим (крім протипоказань або непереносимості): додають до раніше підібраного лікування діуретиками та інгібіторами АПФ. починаючи з мінімальної дози з повільним титруванням дози (збільшення кожні 2-3 тижні) до цільової. 4. Дигоксин - а) всім хворим з тахісистолічною формою фібриляції передсердь; б) при синусовому ритмі в дозі не більше 0.25 мг/доб додатково до діуретика та β-адреноблокатора. в разі клінічної необхідності. 5. Спіронолактон - а) тимчасово - у фазі активної діуретичної терапії для профілактики або подолання гіпокаліємії; б) тривало - у добовій дозі 12,5-25 мг у патентів з ХСН ІІІ-ІV ФК як додаток до підіримувальної. 6. Антагоністи рецепторів ангіотензину II - замість інгібіторів АПФ у випадках клінічної непереносимості останніх. 7. Антиаритмики (аміодарон) - а) у хворих з пароксизмами фібриляції передсерді, для профілактики останніх; б) для лікування та профілакгики життсвонебезпечних шлуночкових аригмій (парні екстрасистоли, шлуночкова тахікардія), які спостерігаються, незважаючи на лікування оптимізованими дозами β-адреноблокаторів та інгібіторів АПФ: в) після успішно реанімації хворих з фібриляцією шлуночків 8. Периферичні вазоділататори (нітропрусид натрію, нітрати) - на короткий термін (від кількох годин до кількох діб) при декомпенсації клінічного стану з ознаками легеневого застою. 9. Неглікозидні інотропні засоби - у хворих з кінцевою клінічною стадією ХСН (необоротний IV ФК) з метою поліпшення гемодинаміки Іа симптоматичного покращення при рефрактерності до інших медикаментозних засобів (протягом 24-72 год.). 10. Непрямі аніикоагулянти (варфарин) - при постійній формі фібриляції передсердь або/ та тромбоемболічних ускладненнях в анамнезі. 11. Кисень. 12 Ультрафильтрація плазми, гемодіаліз |
1 . Усунення або пом'якшення суб'єктивних симптомів ХСН - задишки, серцебиття, підвищеної втомлюваності: 2. Підвищення фракції викиду ЛШ: 3. Усунення клінічних ознак затримки рідини в організмі; 3. Покращення якості життя: 4. Збільшення терміну між госпіталізаціями. |
21 |
IV рівень надання медичної допомоги
|
№ п/п |
Нозологічна форма |
Шифр МКХ-10 |
Перелік діагностичних досліджень |
Обсяг лікувальних заходів |
Критерії якості (бажані результати лікування) |
Середня тривалість лікування (дні) |
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
|
хронічна серцева недостатність |
І 50, І 50.0 |
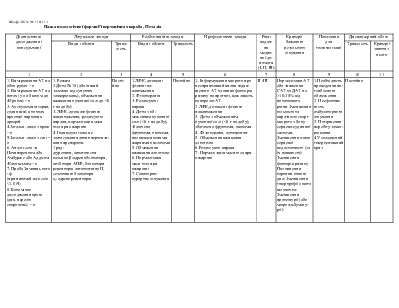
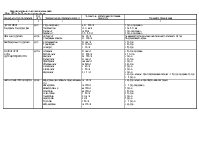
Обов'язкові: 1 . загальноклінічне дослідження: 2. загальні аналізи крові та сечі; 3. електроліти крові: 4 креатишн та білірубин (прямий і непрямий) у крові: 5 Трансамінази крові: 6. тромбіновий час; 7. ЕКГ; 8. ЕхоКГ. За наявності клінічних показів: 1. сечова кислота; 2. білок крові; 3. коагулограма: 4 рентгеноірафія органів грудної порожнини; 5. гормони щитовидної залози; 6. норадреналін. ренін, альдостерон, наїрійуретичний пептид крові: 7. Холтерівське моніторування ЕКГ; 8. ендоміокарліальна біопсія: 9. радіонуклідна вентрикулографія; 10. коронароангіографія. |
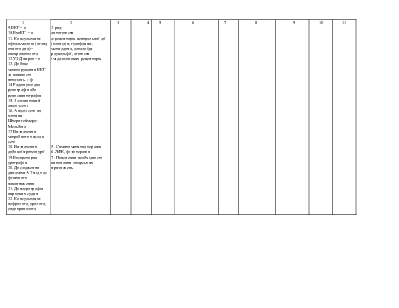
Фізичні тренування та рухова активність. Обмеження споживання хлориду натрію < 3 г/доб при І-ІІ ФК та < 1.5 г/доб при ІІІ-ІV ФК. Медикаментозне лікування. 1. Діуретики - всім хворим при наявності клінічних ознак або схильності до затримки рідини в організмі, обов'язково разом з інгібіторами АПФ 2. Інгібітори АПФ - всім хворим незалежно від ФК та клінічної стадії ХСН (крім непереносимості). 3. β-адреноблокатори - всім хворим (крім протипоказань або непереносимості): додають до раніше підібраного лікування діуре гиками та інгібіторами АПФ. починаючи з мінімальної дози з повільним титруванням дози (збільшення кожні 2-3 тижні) до цільової. 4. Дигоксии - а) всім хворим з тахісистолічною формою фібриляції передсердь; б) при синусовому ритмі в дозі не більше 0,25 мг/доб додатково до діуретика та β -адреноблокатора, в разі клінічної необхідності. 5. Спіронолактон - а) тимчасово - у фазі активної діуретичної терапії для профілактики або подолання гшока.нгмн: 6) тривало - у добовій дозі 12,5-25 мг у пацієнтів з ХСН ІІІ-ІV ФК як додаток до підтримувальної. 6. Антагоністи рецепторів ангіотензину ІІ - замість Інгібіторів АПФ у випадках клінічної непереносимості останніх. 7. Антиаритмики (аміодарон) - а) у хворих з пароксизмами фібриляції передсердь ,щя профілактики останніх: б) для лікування та профілактики життсвонебезпечних шлуночкових аритмій (парні екстрасистоли, шлуночкова тахікардія), які спостерігаються, незважаючи на лікування оптимізованими дозами р-а.феноблока торів та інгібіторів АПФ; в) після успішно реанімації хворих з фібриляцією шлуночків. 8. Периферичні вазоділататори (нітропрусид натрію, нітрати) - на короткий термін (від кількох годин до кількох діб) при декомпенсації клінічного стану з ознаками легеневого застою. 9. Неглікозидні інотропні засоби - у хворих з кінцевою клінічною стадісю ХСН (необоротний IV ФК) з метою поліпшення гемодинаміки та симптоматичного покращення при рефрактерносп до Інших медикаментозних засобів (протягом 24-72 год.). 10. Непрямі антикоагулянти (варфарин) - при постійній формі фібриляції передсердь або/ та тромбоемболічних ускладненнях в анамнезі. 11 Кисень. 12 Ультрафильтрація плазми, гемодіаліз 13 Апаратне та хірургічне лікування Реваскуляризащя (хірургічна або за допомогою катетеризації) інші види |
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.