
























































Выбор метода оксигенотерапии определяется на основании лабораторных и клинических данных. Наиболее простые методы проведения оксигенотерапии -лицевая маска, носовой катетер и кислородная палатка (табл. 10). Недостатки этих методов: трудность контроля FiO2 при использовании лицевой маски и накопление СО2 в кислородной палатке.
Необходимыми условиями для проведения оксигенотерапии являются подогрев газа до 30-320С и увлажнение его до 50-55%, что осуществляется с помощью увлажнителя (гумидифера). Вентиляция охлажденной и сухой воздушно-кислородной смеси существенно повышает вязкость мокроты и увеличивает риск обтурации эндотрахеальной трубки, может вызвать бронхоспазм и общее охлаждение новорожденного. Перегревание воздушно-кислородной смеси приводит к повреждению эпителия дыхательных путей, дисфункции сурфактантной системы легких и нередко к избыточному увлажнению газовой смеси с образованием большого количества конденсата в дыхательном контуре и респираторном тракте. Результатом может быть появление у ребенка кашлевых толчков и десинхронизация с респиратором, увеличивающих риск развития синдромов утечки воздуха и внутрижелудочковых кровоизлияний. Для адекватного согревания и увлажнения воздушно-кислородной смеси при проведении оксигенотерапии новорожденных наиболее эффективно применять увлажнители с сервоконтролем температуры и возможностью регулирования градиента температуры между испарительной камерой и тройником пациента (MR730, фирма "Fisher & Paykel").
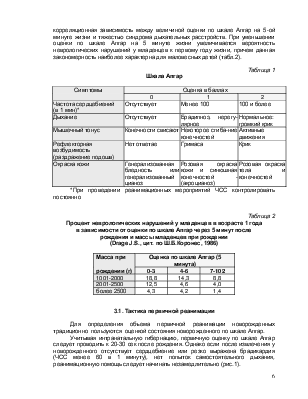
Таблица 10
Концентрация кислорода в газовой смеси,
которую получает ребенок при оксигенотерапии через носовой катетер
|
Поток, |
FiO2 |
|||
|
л/мин |
100% |
80% |
60% |
40% |
|
0,25 |
34% |
31% |
26% |
22% |
|
0,5 |
44% |
37% |
31% |
24% |
|
0,75 |
60% |
42% |
35% |
25% |
|
1,0 |
66% |
49% |
38% |
27% |
При неэффективности оксигенотерапии при помощи маски, носового катетера или кислородной палатки показан перевод ребенка на СДППД (Сontinuous positive airway pressure -СРАР). Физиологические эффекты СДППД заключаются в расправлении коллабированных альвеол, увеличении поверхности газообмена и снижении внутрилегочного шунтирования. СДППД нормализует ритм дыхания недоношенных новорожденных опосредованно через рефлекс раздувания Геринга-Бреера. В тоже время избыточное давление может увеличить соотношение мертвого пространства и дыхательного объема, приводя к накоплению СО2 в крови. Угнетающее влияние СДППД на центральную гемодинамику при использовании высокого давления проявляется в виде снижения венозного возврата и сердечного выброса. Увеличение внутричерепного давления выражено при использовании СДППД с помощью головного колпака и менее характерно в случаях использования эндотрахеальной трубки и носовых канюль.
Проведение оксигенотерапии с использованием положительного давления должно обязательно сопровождаться постановкой постоянного желудочного зонда для декомпрессии желудка и контроля его содержимого.
Клинические ситуации, при которых возможно использование СДППД:
* цианоз ребенка при оксигенации 60% кислородом;
* респираторный дистресс-синдром;
* ателектазы легких;
* повторяющиеся апноэ у недоношенных;
* ранний период после экстубации;
* транзиторное тахипноэ новорожденного;
* профилактика апноэ у недоношенных с очень низкой массой тела.
Абсолютные противопоказания для проведения СДППД:
* синдром утечки воздуха (интерстициальная эмфизема легких, пневмоторакс, пневмомедиастинум, пневмоперикардиум, пневмоперитонеум);
* высокий уровень рСО2;
* диафрагмальная грыжа.
Относительные противопоказания для проведения СДППД:
* внутриутробная пневмония;
* аспирационный синдром;
* врожденные пороки сердца;
* дети группы высокого риска по нарушению мозгового кровообращения, повышению внутричерепного давления, развитию внутрижелудочковых кровоизлияний.
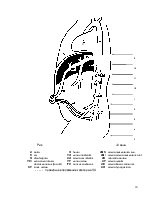
Величина сопротивления выдоху при СДППД зависит от глубины опускания подводной трубки или потока газа в системе при использовании клапана Бенвенисте. Методы приложения СДППД к пациенту изображены на рис. 6, 7. Их сравнительная характеристика изложена в табл. 11.
Таблица 11
Метод |
Преимущества |
Недостатки |
|
Лицевая маска (рис. 8А) |
Простота, дешевизна.. Метод может быть использован для теста на эффективность СДППД |
Перерастяжение желудка, местные повреждения лица, глаз |
|
Носовые и назофарингеальные канюли (рис.8С) |
Простота, надежность фиксации на лице пациента |
Травматизация носовых хо-дов и перегородки, увеличе-ние носовой секреции, неустойчивость давления при плаче, перерастяжение желудка |
|
Клапан Бенвенисте (рис.10) |
Простота, надежность. Эффективен у детей с массой тела менее 1500 г |
Перерастяжение желудка |
|
Эндотрахеальная трубка (интубационная трубка в трахее) (рис.8В) |
Позволяет поддерживать высокое давление с минимальными утечками в системе. Простота и надежность фиксации . Возможность быстрого перехода на ИВЛ. |
Травматические осложнения интубации и стояния интуба-ционной трубки. Инфекционные осложнения: трахеобронхит , пневмония. |
|
Эндотрахеальная трубка над голосовой щелью (nasal CPAP) |
Простота и надежность фиксации. Может быть использована у детей с массой менее 1500 г |
Перерастяжение желудка |
|
|
|
Рис. 6. Методы проведения СДППД: 6А - лицевая маска; 6B - эндотрахеальная трубка (по Грегори); 6С - носовые и назофарингеальные канюли (возможно использование интубационной трубки, введенной в надсвязочное пространство). |
|
|
|
Рис. 7. Клапан Бенвенисте. |
Методика проведения СДППД
1. Начинать с 2-3 см.вод.ст., FiO2 0,5-0,6.
2. При улучшении состояния больного (улучшение газового состава крови, регрессия тахипноэ, тахикардии, клинической картины СДР, нормализация ритма дыхания) постепенно снижать FiO2 до 0,21 пошагово по 0,05.
3. Постепенно снижать положительное давление на выдохе по мере улучшения клинического состояния ребенка.
4. При FiO2 0,21 и давлении 2-3 см вод.ст. лечение СДППД можно прекратить, перейти к оксигенотерапии через
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.