







































подобных случаях возможны два пути решения — либо морфологическое исследование биоптатов из антрального и фундального отделов желудка для подтверждения диагноза «хронический гастрит», либо более осторожная трактовка диагноза как «функциональная (неязвенная) диспепсия» (ФД). Оправданность постановки диагноза «функциональная диспепсия» базируется также на том, что наличие и степень морфологических изменений даже при верифицированном гастрите могут не соответствовать характеру и тяжести клинических проявлений и не способны объяснить природу последних [6, 8]. Для обеспечения же комфортного самочувствия больного и улучшения его качества жизни важно устранение именно клинических симптомов болезни. Поэтому в Международной классификации болезней Х пересмотра ФД выделена в качестве отдельной нозологической формы под шифром К-30.
Предложены следующие критерии ее диагностики (Римские критерии II) [7]:
1) постоянная или рецидивирующая диспепсия (боль или дискомфорт, локализующиеся в верхней части живота по средней линии), продолжительность которой составляет не менее 12 недель за последние 12 месяцев;
2) отсутствие доказательств органического заболевания, подтверждаемое тщательным сбором анамнеза, эндоскопическим исследованием верхних отделов ЖКТ и ультразвуковым исследованием органов брюшной полости;
3) отсутствие облегчения симптомов после дефекации или связи симптомов с изменением частоты и характера стула.
По клинической симптоматике различают 3 варианта ФД: язвенноподобный, дискинетический и неспецифический. При первом из них ведущим симптомом являются голодные боли в эпигастральной области, купирующиеся пищей, при втором - тяжесть, распирание в эпигастрии, быстрое насыщение, отрыжка, тошнота после еды, при третьем варианте симптоматика неспецифична.
Целью данной работы явилось изучение зависимости клинических вариантов желудочной диспепсии у детей от характера гастродуоденальной патологии, наличия Helicobacter pylori (HP), особенностей желудочной секреции и моторных нарушений, а также оптимальный подбор терапии с учетом ведущих симптомов.
Материалы и методы исследования
С целью выявления особенностей клинической манифестации болезни 153 ребенка в возрасте от 6 до 15 лет и их родители были опрошены по разработанной нами анкете. Клиническую оценку проводили на основании изучения жалоб, анамнеза болезни и объективных данных.
Верификация гастродуоденальных заболеваний основывалась на эндоскопических и морфологических данных (исследовали биоптаты слизистой оболочки антрального и фундального отделов желудка). Изучение секреторной функции желудка проводили методом гастроимпедансометрии с оценкой кислотообразующей функции фундального отдела и нейтрализующей функции антрального отдела желудка. Наличие HP подтверждали 3 методами — с помощью уреазного Хелпил-теста, дыхательного Хелик-теста и гистологически.
Среди обследованных больных у 30 обнаружены эрозивные или язвенные поражения: у 15 — плоские эрозии в антральном отделе желудка или луковице ДПК (Э+) и у 15 — язва луковицы ДПК (ЯБ); они составили группу сравнения (ЭЯ). Дети без эрозивно-язвенных поражений слизистой оболочки были объединены в группу больных с ФД, которая была подразделена на 2 подгруппы в зависимости от наличия или отсутствия HP: ФД-, в которую вошли больные с поверхностными антральным (А-) и распространенным (Р-) гастритом (40 детей), и ФД+, объединившую детей с поверхностными антральным (А+) или распространенным (Р+) и нодулярным (Н+) гастритом (83 ребенка).
100 НР(+) детей повторно обследованы через год после эрадикационной терапии.
Результаты и их обсуждение
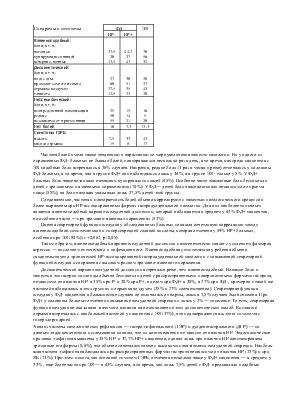
Анализ предъявляемых жалоб показал, что ведущими симптомами у наблюдаемых больных всех рассматриваемых групп были жалобы на боли в животе с преимущественной локализацией в эпигастральной области (см. таблицу). Частота данного симптома увеличивалась по мере нарастания тяжести гастродуоденальной патологии с 37,5—40% при А- гастрите до 73,5 % при ЭЯ и чаще встречалась при ФД+ (55%), чем при ФД- (45%). То есть, по мере нарастания тяжести гастродуоденальных заболеваний, особенно в группе НР+ больных, боли более отчетливо локализовались в эпигастральной области.
Таблица
Частота основных симптомов при функциональной диспепсии и эрозивно-язвенных поражениях гастродуоденальной зоны
|
Частота,% |
|||
|
Синдромы и симптомы |
ФД- |
ЭЯ |
|
|
НР- |
НР+ |
||
|
Язвенноподобный: |
|||
|
боли, в т. ч.: |
|||
|
натощак |
37,5 |
44,7 |
70 |
|
купирующиеся пищей |
20 |
37 |
56 |
|
вечерние, ночные |
12,5 |
47 |
32 |
|
Дискинетический: |
|||
|
боли, в т. ч.: |
|||
|
после еды |
27 |
30 |
20 |
|
проходят самостоятельно |
60 |
51 |
27 |
|
отрыжка воздухом |
27,5 |
35 |
43 |
|
тошнота |
12,5 |
23 |
20 |
|
Неспецифический: |
|||
|
боли, в т. ч.: |
|||
|
неопределенной локализации |
25 |
15 |
16 |
|
редкие |
50 |
14 |
5 |
|
независимо от приема пищи |
55 |
21 |
20 |
|
Нет болей |
10 |
7,3 |
13,3 |
|
Симптомы ГЭРБ: |
|||
|
изжога |
7,5 |
33 |
43 |
|
кислая отрыжка |
15 |
8 |
17 |
Частота болей имела также тенденцию к нарастанию по мере увеличения тяжести патологии. Ни у одного из опрошенных ФД- больных не бывало болей, повторявшихся несколько раз в день, в то время, как среди пациентов с ЭЯ подобные боли встречались в 36% случаев. Напротив, редкие боли (1 раз в месяц и реже) отмечались у половины ФД-больных, в то время, как в группе ФД+ они наблюдались лишь у 14%, а в группе ЭЯ - только у 5%. У ФД+ больных боли чаще возникали натощак и купировались пищей (45%). Особенно часто тощаковые боли беспокоили детей с эрозивными и язвенными поражениями (70%). У ФД— детей боли чаще возникали независимо от приема пищи (55%), на боли натощак указывали лишь 37,5% детей этой группы.
Следовательно, частота и повторяемость болей обычно коррелируют с тяжестью патологического процесса и более выражены при НР-ассоциированных формах гастродуоденальной патологии. Для них наиболее типичным является язвенноподобный вариант
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.