Механизмы: Нерегулярное образование импульсов в СА-узле в результате:
1) рефлекторного изменения тонуса n.vagusв связи с фазами дыхания,
2) самопроизвольного изменения тонуса n.vagus вне связи с дыханием,
3) органического повреждения СА-узла.
Этиология:
1) Дыхательная СА: часто встречается у молодых здоровых людей и детей, больных НЦД и реконвалесцентов.
2) Недыхательная СА:
а) апериодическая форма – повреждение СА-узла (ИБС, ИМ, кардиосклероз, миокардиты, интоксикация препаратами наперстянки), б) периодическая форма – повреждение СА-узла или у больных НЦД, реконвалесцентов и молодых здоровых лиц.
Дыхательная СА:
1) дыхательные колебания длительности интервалов R-R, превышающие 0,15 с,
2) сохранение синусового ритма,
3) исчезновение аритмии при задержке дыхания.
Недыхательная СА:
1) постепенное (периодическая форма) или скачкообразное (апериодическая форма) изменение продолжительности R—R (больше 0,15 с),
2) сохранение синусового ритма;
3) сохранение аритмии при задержке дыхания.
ЭКГ-признаки (см. рис. 2):
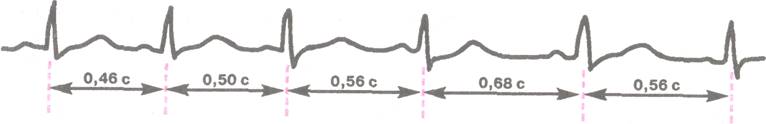
Рис. 2. Синусовая аритмия
1.4. Синдром слабости синусового узла (СССУ)
Объединяет группу нарушений ритма и проводимости, в основе которой лежит прямое или опосредованное (через n. vagus) угнетение автоматической активности СА-узла. Впервые описан В. Lown 1965 г.
Классификация:
2 формы:
Первичная (истинный СССУ) – развивается в результате органического повреждения либо самого СА-узла, либо окружающего его миокарда (ишемия, воспаление, фиброз). Ведущей причиной является ИБС. Имеет значение токсическое действие некоторых лекарственных препаратов, например ААП хинидиноподобного действия, сердечных гликозидов.
Вторичная – обусловлена внешними по отношению к СА-узлу причинами. Главное место среди них занимает вегетативная дисрегуляция сердца с доминированием вагусных воздействий.
Клинико-электрокардиографические разновидности:
1. Синусовая брадикардия, усугубляющаяся в ночные часы.
2. Синдром «тахи-брадикардия» (или синдром Шорта): пароксизмы наджелудочковых тахиаритмий, чаще фибрилляции предсердий, на фоне исходно редкого ритма.
3. СА-блокады с появлением (или без) замещающих ритмов из предсердий, АВ-соединений, желудочков.
Клиника: выраженная брадикардия, эпизоды головокружений или обмороки, эпизоды сердцебиения, замирания в области сердца.Продолжительные периоды асистолии желудочков приводят к развитию приступов МАС (обмороки).
Диагностика:
1. ЭКГ.
2. Проба с физической нагрузкой – недостаточное повышение ЧСС на каждой ступени нагрузки характерно для больных с органическим поражением СУ.
3. Фармакологическая (ваголитическая) проба – регистрация ЧСС до и после в/в введения 0,1%-1,0 атропина. В пользу органического поражения СУ свидетельствует незначительное (менее 90 уд/мин) учащение ритма. Повышение ЧСС более 90 в 1 мин., нормальная ЧСС наблюдается при вторичной дисфункции СУ.
4. ЧПЭС – оценка функции СУ.
5. Холтеровское мониторирование ЭКГ – (периоды синусовой брадикардии с ЧСС менее 40-50 в 1 мин в дневное время и менее 20-30 в 1 мин во время сна, или синусовые паузы продолжительностью более 2-3 сек.
6. Электрофизиологическое исследование с эндокардиальным расположением электродов (дает наиболее полное представление о состоянии СА-узла).
Лечение:
1. При острых эпизодах брадикардии: атропин 0,5 – 1 мг в/в повторно для достижения эффекта, изадрин 0,02 %-5 мл в/в, алупент 0,05% - 5,0 мл в/в, гипотиазид 50-100 мг/сут.
2. При сохранении брадикардии и артериальной гипотонии – дофамин в/в кап 100-200 мг медленно.
3. При отсутствии эффекта – временная электрокардиостимуляция (ЭКС).
4. При наличии эпизодов МАС – постоянная ЭКС.
1.5. Экстрасистолия
Определение - это преждевременное сокращение сердца или его отделов, побуждаемое импульсом, возникающим вне синусового узла.
Классификация
I. По этиопатогенетическому признаку:
1. Функциональные (у лиц со здоровым сердцем).
2. Органические (обусловленные поражением миокарда и клапанного аппарата сердца).
3. Токсические (при интоксикациях, лихорадке, передозировке сердечных гликозидов).
4. Механические (ЭФИ, тупая травма сердца).
II. По локализации гетеротопного очага:
– наджелудочковые (НЖЭС): предсердные, из АВ-узла
– желудочковые (ЖЭС)
III. По частоте:
– редкие (менее 30 в час)
– частые (более 30 в час)
IV. По количеству функционирующих эктопических центров:
1. Монотопные (монофокусные, мономорфные) – экстрасистолы, исходящие из одного эктопического источника, имеют постоянный интервал сцепления и форму зубца Р (при НЖЭС) либо комплекса QRS (при ЖЭС)
2. Политопные (полифокусные, полиморфные) – экстрасистолы, исходящие из разных эктопических очагов
V. По количеству экстрасистол:
1. Одиночные
2. Парные
3. Групповые (при наличии на ЭКГ трех экстрасистол подряд). Групповые экстрасистолы иногда называют залповыми или даже пробежками тахикардии, эпизодами неустойчивой тахикардии, т.к. 3 и более экстрасистолы принято считать неустойчивой тахикардией
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.