3-й. Связан с токсическим действием на
клетки и ткани циркулирующих нерастворимых иммунных комплексов (Аг-Ат)
(Рис.2), которые возникают при длительно текущей инфекции. Это ведет к
активации компонентов комплемента и развитию иммунокомплексной реакции.
Нерастворимые комплексы откладываются в тканях и вызывают острое иммунное
воспаление, но могут вызвать и хроническое. В морфологической картине
преобладает острый васкулит с фибринозным 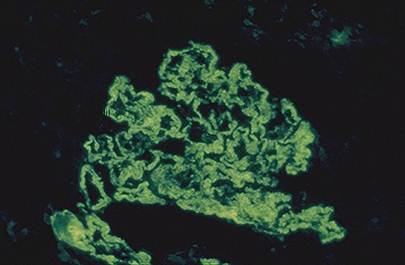 некрозом стенки сосуда и экссудация большого количества нейтрофилов
(Рис. 3, 4).
некрозом стенки сосуда и экссудация большого количества нейтрофилов
(Рис. 3, 4).
Рис.2. Иммунофлюоресцентное окрашивание с антителами к IgG. Выявлен иммунный комплекс на базальной мембране капилляра почечного клубочка.
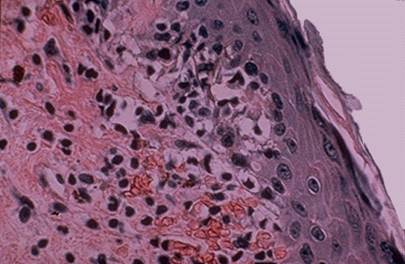
Рис.3. Васкулит, обусловленный токсическим действием на клетки и ткани циркулирующих комплексов. Обнаруживается в различных органах и тканях.
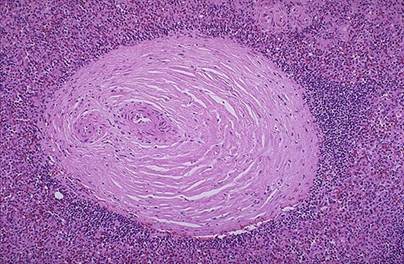
Рис. 4. Периартериальный фиброз в селезенке у больного системной красной волчанкой.
4-й. Обусловлен действием на ткани эффекторных клеток-киллеров. Развивается цитолиз. Примером может быть реакция, когда после внутривенного введения туберкулина (компонент микобактерий) у сенсибилизированного пациента в месте введения (пик реакции через 24-72 часа) иногда может быть некроз.
Реакции, связанные с иммунопатологическими механизмами, являющимися проявлением гуморального иммунитета, называются реакциями гиперчувствительности немедленного типа (ГНТ), (это три первые реакции). Реакции, связанные с иммунопатологическими механизмами, служащими проявлением клеточного иммунитета – реакциями гиперчувствительности замедленного типа (ГЗТ) – реакция 4-го типа. Кроме того, выделяют реакции трансплантационного иммунитета (реакции отторжения).
Морфологическая характеристика реакций гиперчувствительности. Реакция гиперчувствительности морфологически представлена иммунным воспалением. Пусковым механизмом этого воспаления является иммунная реакция. Иммунное воспаление может быть острым и хроническим. Реакции гиперчувствительности немедленного типа имеют морфологическую картину острого иммунного воспаления. Реакции гиперчувствительности замедленного типа ведут к накоплению макрофагов, гранулематозному воспалению или цитотоксичности, опосредованной лимфоцитами (при вирусной инфекции).
 Аутоиммунные болезни –
группа заболеваний, определяемая по наличию первичной аутоиммунной реакции
(отсутствие других причин болезни). В их основе лежит аутоиммунизация, т.е.
агрессия со стороны аутоантител, циркулирующих иммунных комплексов, содержащих
аутоантигены, и эффекторных иммунных клеток (лимфоцитов-киллеров) в отношении
антигенов собственных тканей организма (Рис.5).
Аутоиммунные болезни –
группа заболеваний, определяемая по наличию первичной аутоиммунной реакции
(отсутствие других причин болезни). В их основе лежит аутоиммунизация, т.е.
агрессия со стороны аутоантител, циркулирующих иммунных комплексов, содержащих
аутоантигены, и эффекторных иммунных клеток (лимфоцитов-киллеров) в отношении
антигенов собственных тканей организма (Рис.5).
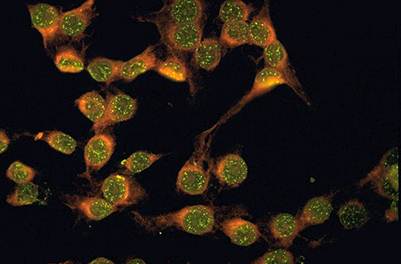
Рис.5. Клетки содержат аутоантитела к ядерным антигенам.
В период полового созревания в лимфоидной ткани возникает иммунологическая толерантность к собственным антигенам всех органов и тканей, кроме некоторых тканей глаза, щитовидной железы, семенников, надпочечников, головного мозга и нервов. Считается, что эти органы отграничены от лимфоидной ткани своими гистологическими барьерами.
Свои и чужие антигены иммунная система начинает распознавать через несколько недель после рождения. При этом происходит продукция антител, но их действие находится под контролем Т-супрессоров и антиидиотипических антител, что не позволяет развиться аутоиммунному процессу.
Среди этиологических факторов аутоиммунизации ведущее значение имеют хроническая вирусная инфекция и генетические нарушения. В патогенезе аутоиммунных заболеваний различают предрасполагающие, инициирующие и способствующие факторы.
1. К предрасполагающим факторам относят:
– Определенные гены системы HLA (human leucocyte antigen), определяющие качественные и количественные особенности иммунного ответа;
– Гормональный фон, связанный с полом (женщины болеют в 6-9 раз чаще).
– Генетически обусловленные особенности клеток органов-мишеней. Неблагоприятное сочетание этих факторов определяет 50% риска развития болезни.
2. Инициирующими факторами могут быть вирусные, бактериальные инфекции, физические и химические воздействия на органы иммунной системы и органы-мишени.
3. Способствующие факторы аутоиммунизации – это дисфункция иммунной системы: снижение супрессорной активности Т-лимфоцитов и антиидиотипических антител.
По механизму аутоиммунизации различают две группы аутоиммунных заболеваний.
Первая группа – органоспецифические аутоиммунные болезни, которые связаны с повреждением физиологических барьеров. При этом в органах развиваются морфологические изменения, характерные для ГЗТ: ткань органа инфильтрируется лимфоцитами, отмечаются дистрофия, некробиоз клеток паренхимы и распространенный склероз. В эту группу входят аутоиммунный тиреоидит (болезнь Хашимото), энцефаломиелит и полиневрит, рассеянный склероз, идиопатическая аддисонова болезнь, асперматогения, симпатическая офтальмия.
Вторая группа – органонеспецифические аутоиммунные заболевания. При этих заболеваниях наблюдается аутоиммунизация к антигенам многих органов и тканей, не обладающих органной специфичностью и неспособных вызывать продукцию антител при парентеральном введении. Антитела в органах развиваются морфологические реакции, характерные как для гиперчувствительности немедленного типа, так и гиперчувствительности замедленного типа. К этой группе относят системную красную волчанку, дерматомиозит, системную склеродермию и др. (Рис.6,7).
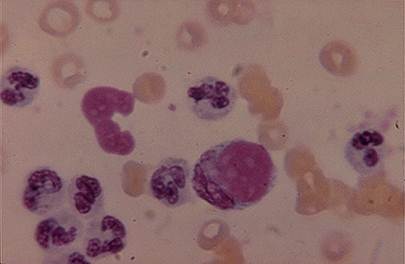
Рис.6 Характерные для системной красной волчанки LE-клетки, которые демонстрируют результат взаимодействия аутоантител.
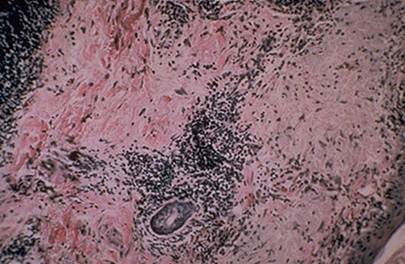 Рис.7.
Васкулит с хронической воспалительной инфильтрацией стенки сосуда.
Рис.7.
Васкулит с хронической воспалительной инфильтрацией стенки сосуда.
Кроме того, выделяют аутоиммунные заболевания промежуточного типа, т.е. имеющие сходство с заболеваниями 1-ой и 2-ой групп. Это миастения гравис, диабет 1-го типа, тиреотоксикоз, синдромы Шегрена (поражение слезных и слюнных желез и аутоиммунное заболевание) (Рис.8) и Гудпасчера (пневморенальный синдром).
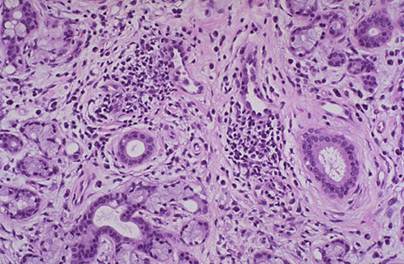
Рис.8. Лимфоцитарный воспалительный инфильтрат. Интерстициальный фиброз и атрофия слюнных желез, при синдроме Шегрена.
Помимо аутоиммунных заболеваний, выделяют болезни с аутоиммунными нарушениями. Появление аутоантигенов при этих заболеваниях связывают с изменением антигенных свойств тканей и органов – денатурацией тканевых белков (при ожоге, облучении, травме, хроническом воспалении, вирусной инфекции). Образование аутоантигена возможно при воздействии бактериального антигена, особенно перекрестно реагирующего (например, при гломерулонефрите и ревматизме). В образовании антигена большое значение придается гаптенному механизму. Роль гаптена могут играть продукты обмена макроорганизма, микроорганизмы, токсины и лекарственные средства.
Аутоиммунизация при этих заболеваниях определяет не возникновение заболевания, а прогрессирование локальных изменений в каком-то органе или органах. Морфологическая картина в них соответствует ГЗТ и ГНТ. В эту группу заболеваний включают: некоторые формы гломерулонефрита, гепатита, хронического гастрита и энтерита, цирроз печени, ожоговую болезнь, некоторые виды анемии, тромбоцитопении, агранулоцитоза, а также лекарственную аллергию.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.