







подтип: первичная медиастинальная В-клеточная лимфома (тимуса)
-лимфома Беркита
-предполагаемый тип: В-клеточная лимфома высокой степени злокачественности, типа Беркита
Т-клеточные и предположительно НК-клеточные опухоли
1. Лимфомы из предшественников Т-клеток: Т-лимфобластная лимфома/лейкоз из клеток предшественников
2. Т-клеточные лимфомы из клеток с “периферическим фенотипом и НК-клеточные опухоли:
- Т-клеточный хронический лимфоцитарный лейкоз/пролимфоцитарный
- лейкоз
- крупногранулярный лимфоцитарный лейкоз
- Т-клеточный тип
- НК-клеточный тип
- грибовидный микоз/синдром Сезари
- Т-клеточная лимфома с “периферическим” фенотипом, неуточненная
- предполагаемые цитологические варианты:
из клеток средних размеров смешанная из больших и средних клеток из больших клеток лимфоэпителиоидноклеточная
- предполагаемый подтип: гепатолиенальная gd Т-клеточная лимфома
- предполагаемый подтип: Т-клеточная панникулитоподобная лимфома подкожной клтчатки
- ангиоиммуннобластная Т-клеточная лимфома
- ангиоцентрическая лимфома
- кишечная Т-клеточная лимфома (+/- ассоциированная с энтеропатией
- Т-клеточная лимфома/лейкоз взрослых
- анапластическая крупноклеточная лимфома, CD30+, Т и О –клеточного типа
- предполагаемы тип: Анапластическая крупноклеточная лимфома подобная лимфогранулематозу
Лимфогранулематоз
- лимфоидное преобладание (лимфогистиоцитарный вариант)
- нодулярный склероз
- смешанноклеточный вариант
- лимфоидное истощение
- предполагаемый вариант: классический лимфогранулематоз с большим количеством лимфоцитов
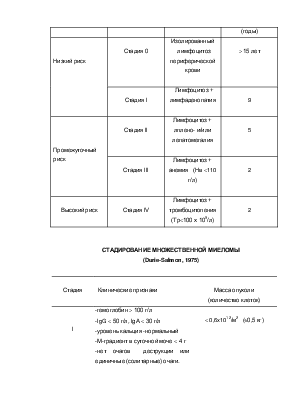
СТАДИРОВАНИЕ ЛИМФОМ
(аdopted at the Workshop on the Staging of
Hodgkin Disease help at Ann Arbor, Michigan, in April 1971)
|
Cтадия |
Характеристика |
Подстадия |
|
I |
Поражение одной лимфатической области. Локализованное поражение одного экстралимфатического органа или ткани |
IE |
|
II |
Поражены две или более лимфатические области с одной стороны от диафрагмы. Локализованное поражение одного экстралимфатического органа/ткани с поражением регионарных лимфоузлов ± другие регионарные лимфоузлы на той же стороне диафрагмы. |
II E |
|
III |
Поражены лимфатические узлы по обе стороны диафрагмы ± локализованное поражение экстралимфатического органа/ткани. Поражение селезенки. Поражение экстралимфатического органа и селезенки. |
IIIЕ IIIS III Е+S |
|
IV |
Диффузное или диссеминированное (многофокусное) поражение экстралимфатических органов ± регионарных лимфоузлов. Поражение изолированного экстралимфатического органа и нерегионарных лимфатических узлов |
Примечание: Все стадии подразделяются на А и В, в зависимости от отсутствия (А) или наличия (В) общих симптомов:
1. Необьяснимая потеря массы более чем на 10% за 6 последних месяцев до обращения к врачу.
2. Лихорадка выше 380С не связанная с инфекцией.
3. Ночные поты.
FAB -КЛАССИФИКАЦИЯ ОСТРЫХ ЛЕЙКОЗОВ
(1975)
I. ОСТРЫЕ МИЕЛОЛИДНЫЕ ЛЕЙКОЗЫ
1. Острый миелобластный недифференцируемый лейкоз (М0)
· бласты не могут быть определены как миелоиные обычными морфологическими и цитохимическимим методами, не содержат азурофильных гранул
· миелопероксидаза отрицательная
· иммунофенотипирование определяется хотя бы один маркер миелоидной линии (CD33, CD13,CD14).
· частота 2%
2. Острый миелобластный без созревания (М1)
· количество бластов >30% (миелопероксидаза положительна ³ 3% бластов), бластные клетки с одной и более четкой нуклеолой
· отсутствие зернистости или наличие малого числа аозурофильных гранул, палочек Ауэра
· отсутствие признаков клеточного созревания, наличие £3% промиелоцитов
· частота 19%
3. Острый миелобластный лейкоз с созреванием (М2)
· количество бластов >30% (миелопероксидаза положительна ³ 3% бластов), >10% клеток гранулоцитарного ряда с признаками созревания (миелоциты, метамиелоциты) и < 20% моноцитов.
· бластные клетки часто с нуклеолами, содержат много азурофильных гранул, палочек Ауэра
· типична цитогенетическая аномалия t (8;21)
· частота 24%
4. Острый промиелоцитарный (М3)
· > 30% промиелоцитов в миелограмме
· бласты с обильной базофильной зернистостью цитоплазмы, со скоплениями палочек Ауэра, ядрами лопастной формы
· миелопероксидаза резко положительна в большинстве бластов
· типичная цитогенетическая аномалия t (15;17)
· частота 10%
5. Острый миеломонобластный лекоз (М4)
· характерны признаки свойственные лейкозу М2, но в миелограмме обнаруживается > 20% моноцитов и промоноцитов
· миелопероксидаза положительна
· субтип М4ЭО при наличии > 5% клеток предшественников эозинофилов и
inv (16)
· частота 30%
6. Острый монобластный лейкоз (М5):
· более 80% неэритросодержащих клеток представлены клетками моноцитарного ряда
· бласты беззернистые, ядра моноцитоидной формы
· миелопероксидаза отрицательна
· частота 10%
А) М5a –монобластный (незрелый) - ³ 80% клеток костного мозга представлены монобластами и < 3% клеток с признаками дифференцировки
Б) M5b –промоноцитарный (дифференцированный) – ³ 80% клеток костного мозга представлены монобластами, промоноцитами, моноцитами. Клетки с большим мозговидным ядром с нуклеолами.
7. Острый эритробластный лейкоз (эритромиелоз) (М6)
· эритробласты составляют ³ 30%
· PAS – реакция
· частота 4%
8. Острый мегакариоцитарный лейкоз (М7)
· в миелограмме ³ 30% мегакариобластов
· бласты обычно с высоким ядерно-цитоплазматическим соотношением, цитоплазма гипогранулярная, иногда по периферии бластов визуализируются тромбоциты
· цитохимические реакции обычно негативные
· диагноз должен быть подтвержден иммуноцитохимически (CD13+, CD33+
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.