

Поступление пациента из операционной в палату интенсивной терапии.
I. МОНИТОРИНГ
- подключение к кардиомонитору осуществляется обученным мед.персоналом.
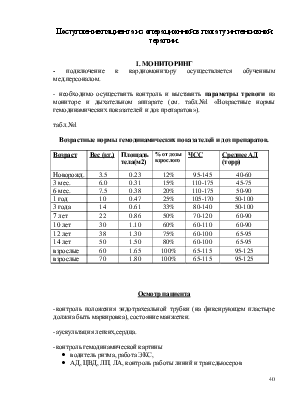
- необходимо осуществить контроль и выставить параметры тревоги на мониторе и дыхательном аппарате (см. табл.№1 «Возрастные нормы гемодинамических показателей и доз препаратов»).
табл.№1
Возрастные нормы гемодинамических показателей и доз препаратов.
Возраст |
Вес (кг.) |
Площадь тела(м2) |
% от дозы взрослого |
ЧСС |
Среднее АД(торр) |
|
Новорожд. |
3.5 |
0.23 |
12% |
95-145 |
40-60 |
|
3 мес. |
6.0 |
0.31 |
15% |
110-175 |
45-75 |
|
6 мес. |
7.5 |
0.38 |
20% |
110-175 |
50-90 |
|
1 год |
10 |
0.47 |
25% |
105-170 |
50-100 |
|
3 года |
14 |
0.61 |
33% |
80-140 |
50-100 |
|
7 лет |
22 |
0.86 |
50% |
70-120 |
60-90 |
|
10 лет |
30 |
1.10 |
60% |
60-110 |
60-90 |
|
12 лет |
38 |
1.30 |
75% |
60-100 |
65-95 |
|
14 лет |
50 |
1.50 |
80% |
60-100 |
65-95 |
|
взрослые |
60 |
1.65 |
100% |
65-115 |
95-125 |
|
взрослые |
70 |
1.80 |
100% |
65-115 |
95-125 |
-контроль положения эндотрахеальной трубки (на фиксирующем пластыре должна быть маркировка), состояние манжетки.
-аускультация легких,сердца.
-контроль гемодинамической картины
· водитель ритма, работа ЭКС,
· АД, ЦВД, ЛП, ЛА, контроль работы линий и трансдьюсеров
· контроль инфузии кардиотонических препаратов,
· оценка периферической перфузии,
· размеры печени,
· SatO2, капнография
· термометрия
-подключение дренажей к вакуумной системе аспирации (-0,2 см Н2О ст.), контроль наличия отделяемого по ним.
-при необходимости продолжение согревания пациента.
-контроль положения назогастрального зонда (аускультация R-контроль).
-контроль газов (артериальных и венозых), глюкозы и электролитов крови.
-контроль почасового диуреза
-рентген контроль органов грудной клетки (оптимальная позиция интубационной трубки Th 1-2, оценка СЛК, исключение гидро-, пневмоторакса, ателектазов и пр.) при атипичной аускультативной картине, нестабильной гемодинамике.
-ЭКГ встандартных отведениях (оценка нарушений ритма, сегмента ST)
-ЭХОКАРДИОГРАФИЯ
экстренно осуществляется при:
неожиданном ухудшении клинического состояния пациента атипичное течение послеоперационного периода пациенты, требующие массивной инотропной поддержки (2
кардиотоника в больших дозах).
всем детям до 6 мес. за исключением не осложненных ДМЖП.
любые массивные и сложные оперативные вмешательства.
-контроль системы гемостаза (ПТИ, вр.сверт.).
При наличии кровотечения контроль ACT и количества тромбоцитов.
II. ИВЛ
Сразу после перевода из операционной ИВЛ осуществляется, как правило, 100% О2. В последующем FiO2 подбирается с учетом газового состава крови. Первичный выбор параметров ИВЛ и установку параметров тревоги на мониторе и аппарате ИВЛ осуществляет анестезиолог. В последующем, при передаче пациента реаниматологу, последним осуществляется контроль.
У детей (за исключением ситуации с бронхоспазмом) применяются режимы вентиляции с контролем по давлению (аппараты Babylog).
Режим IPPV:
1. Минутный объем вентиляции (MV) (в случае применения вентиляции с контролем по объему).
MV = 15 + 5 мл Х массы тела(кг) Х ЧДД(согласно возрасту)
2. Тревога устанавливается для MV, пикового давления, PEEP.
3. Газоток – 2-3л/кг (но не менее 8 л/мин).
4. Давление на вдохе 20-25 см Н2Ост. (при легочном недокровотоке или выраженной дисфункции правого желудочка для уменьшения внутригрудного давления может быть уменьшено до 15 см Н2Ост.).
5. РЕЕР обычно 3-5 см Н2Ост. (при гипофункции системно/легочных анастомозов (Sat<70%), после операции формирования кава-пульмональных анастомозов (операция Фонтена, Глена) этот уровень РЕЕР может быть уменьшен до 3 применение РЕЕР=0 не рекомендуется т.к. развитие ателектазов у этих больных также приводит к снижению сатурации).
6. При склонности к ателектазированию (особенно у новорожденных) уровень РЕЕР должен подбираться индивидуально по уровню Low flexible point (нижняя точка изгиба) - давление при котором начинается открытие альвеол.
|
 |
|
7. РЕЕР выше 5 см Н2Ост. (как правило, РЕЕР более 10 см Н2Ост. не используется) может быть использован в следующих ситуациях:
· Постперфузионное «влажное легкое».
· Отек легких или легочный гиперкровоток (гиперфункция системно/легочных анастомозов с Sat>85% и пр.).
· Ателектаз легкого или его доли.
· Трахео/бронхомалация.
8. FiO2 подбирают по уровню артериального рО2 (в большинстве случаев поддерживают в диапозоне 100-190торр).
9. Показатели раСО2 обычно поддерживаются на уровне 33-40 торр.(при ВЛГ см. протокол лечения больных с резидуальной ЛГ).
После подключения больного к апарату ИВЛ контролируются:
1. Визуально движения грудной клетки, симметричность экскурсий.
2. Аускультативно определяется наличие и характер дыхательных шумов и их симметричность.
3. Оксигенация по цвету кожных покровов и показаниям пульсоксиметра.
4. Контролируется достижение заданных параметров аппаратом.
5. Первичная оценка параметров ИВЛ по показаниям капнографа.
6. Контроль газов крови осуществляется:
· Через 15 мин после начала ИВЛ.
· Через 15 мин после любых изменений параметров ИВЛ.
· В случае ухудшения клинического состояния пациентов.
· В остальных случаях каждые 6 часов ИВЛ.
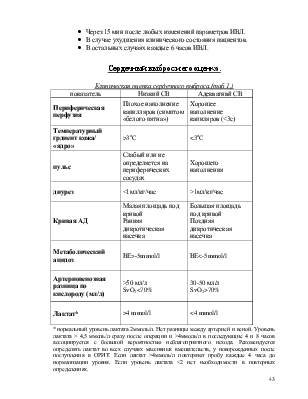
Сердечный выброс и его оценка.
Клиническая оценка сердечного выброса.(таб 1.)
|
показатель |
Низкий СВ |
Адекватнвй СВ |
|
Периферическая перфузия |
Плохое наполнение капилляров (симптом «белого пятна») |
Хорошее наполнение капиляров (<3с) |
|
Температурный грдиент кожа/ «ядро» |
>3oC |
<3oC |
|
пульс |
Слабый или не определяется на периферических сосудах |
Хорошего наполнения |
|
диурез |
<1мл/кг/час |
>1мл/кг/час |
|
Кривая АД |
Малая площадь под кривой Ранняя дикротическая насечка |
Большая площадь под кривой Поздняя дикротическая насечка |
|
Метаболический ацидоз |
ВЕ>-5mmol/l |
ВЕ<-5mmol/l |
|
Артериовенозная разница по кислороду (мл/л) |
>50 мл/л SvO2<70% |
30-50 мл/л SvO2>70% |
|
Лактат* |
>4 mmol/l |
<4 mmol/l |
*нормальный уровень лактата 2ммоль/л. Нет разницы между артерией и веной. Уровень лактата > 4,5 ммоль/л сразу после операции и >4ммоль/л в последующие 4 и 8 часов ассоциируется с большой вероятностью неблагоприятного исхода. Рекомендуется определять лактат во всех случаях массивных вмешательств, у новорожденных после поступления в ОРИТ. Если лактат >4ммоль/л повторяют пробу каждые 4 часа до нормализации уровня. Если уровень лактата <2 нет необходимости в повторных определениях.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.