
Паллиативные операции при раке поджелудочной железыи большого сосочка двенадцатиперстной кишки
С момента выполненной Н. Д. Монастырским (1887) холецистоеюностомии было предложено большое количество паллиативных операций.
Паллиативные операции рассчитаны на устранение непроходимости желчных и панкреатических протоков, а также желудочно-кишечного тракта и рассчитаны на продление жизни больного и уменьшение болей (рис. 178, а, б, в, г, д, е, ж, з).
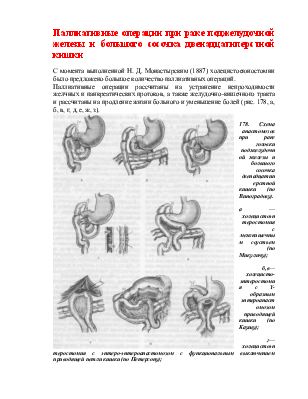
178. Схема анастомозов при раке головки поджелудочной железы и большого сосочка двенадцатиперстной кишки (по Виноградову).
а — холецистоэнтеростомия с межкишечным соустьем (по Микуличу);
б,в—холецисто-энтеростомия с Y-образным энтероанастомозом приводящей кишки (по Каушу);
г—холецистоэнтеростомия с энтеро-энтероанастомозом с функциональным выключением приводящей петли кишки (по Петерсону);
д—холецистоэнтеростомия с передним гастроэнтероанастомозом и добавочным энтеро-энтероанастомозом (по Виноградову);
е — гепатоэнтеростомия;холецистоэнтеростомия;
ж—холецистоэнтеростомия спакреа-тоеюностомией и энтеро-энтероанастомозом (по Кетлю);
з—холецистогастростомия с передним гастроэнтероанастомозом и добавочными энтеро-энтероанастомозами (по Виноградову).
В зависимости от общего состояния больных, формы и высоты поражения желчных и панкреатических протоков мы применяли следующие паллиативные операции.
Холецистоеюностомия с энтеро-энтероанастомозом и заглушкой приводящего конца от энтеро-энтероанастомоза до холецистоеюносто-мы. Применяемая нами модификация при раке периампулярной зоны с непроходимостью дистального отдела общего желчного протока в случаях невозможности выполнения радикальной операции, но при сохранении прохождения желчи из общего желчного протока в желчный пузырь и отсутствии выраженной стеато- и креатореи является наиболее часто показанной.
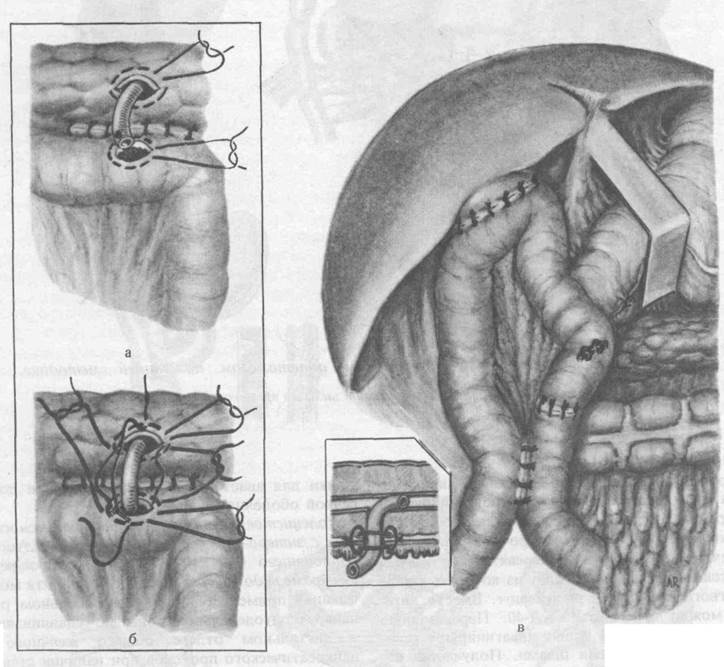
Техника этой операции заключается в следующем. Производят лапаротомию и ревизию желчных протоков. На дно желчного пузыря накладывают серозно-мышечный кисетный шов и пункцией отсасывают желчь. Поперечную ободочную кишку выводят в операционную рану и через сделанное в бессосудистой части брыжейки отверстие, справа от средней ободочной артерии, проводят петлю тощей кишки, взятую на расстоянии 30—40 см от связки Трейца. Петлю кишки фиксируют ко дну желчного пузыря двумя швами-держалками на расстоянии 5 см друг от друга. Между держалками накладывают серо-серозные узловатые шелковые швы. Дно пузыря и тощую кишку, отступя на 0,5 см от серо-серозных швов, рассекают на протяжении 4 см. Заднюю губу анастомоза сшивают через все слои, а переднюю губу сшивают вворачивающим скорняжным швом или по Коннелю. На переднюю губу анастомоза накладывают второй ряд серо-серозных узловатых шелковых швов. Проксимальнее пузырно-кишечного анастомоза на 6—10 см накладывают брауновский энтеро-энтероанастомоз. Приводящую петлю тощей кишки между энтеро-энтеро- и пузырно-кишечным анастомозом перевязывают двумя шелковыми лигатурами, одну из которых в виде кисетного шва позже затягивают. Вместо лигатур можно применять УКЛ-40. Перевязанную или прошитую УКЛ кишку инвагинируют серо-серозными шелковыми швами. Получается надежная заглушка. Если в последующем анатомическая проходимость кишечного канала восстанавливается вследствие пролежня лигатур, то благодаря наличию инвагинации функциональной проходимости не будет. Получается Y -образный анастомоз, который технически выполняется проще. Энтеро-энтероанастомоз фиксируют в отверстие брыжейки поперечной ободочной кишки. Зашивают также ход между брыжейкой и петлями тощей кишки, чтобы ликвидировать окно между этажами (рис. 179, а, в). При короткой сморщенной брыжейке поперечной ободочной кишки, а также у больных со злокачественными опухолями желудка петлю тощей кишки для анастомоза проводят впереди поперечной ободочной кишки.
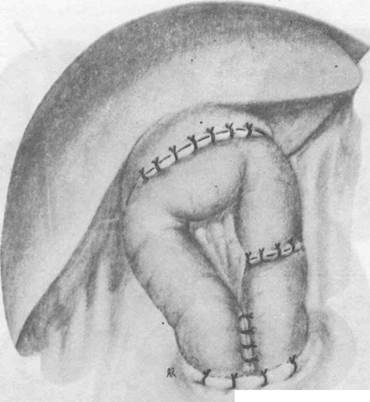
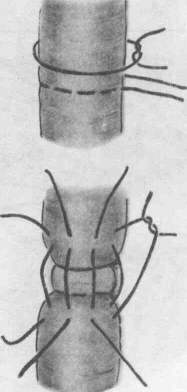
179. Холецистоеюностомия с Y-образным анастомозом по нашей методике.
а —окончательный вид анастомоза, б — вариант заглушки приводящей петли
 Холецистоеюностомия и панкреатоеюностомия с
энтеро-энтероанастомозом и заглушкой приводящего конца от энтеро-энтероанастомоза
до панкреатоеюностомы. Эта модификация применяется при неоперабельном раке
панкреатодуоденальной зоны, со сдавливанием в дистальном отделе общего желчного
и панкреатического протоков при наличии стеатореи и креатореи.
Холецистоеюностомия и панкреатоеюностомия с
энтеро-энтероанастомозом и заглушкой приводящего конца от энтеро-энтероанастомоза
до панкреатоеюностомы. Эта модификация применяется при неоперабельном раке
панкреатодуоденальной зоны, со сдавливанием в дистальном отделе общего желчного
и панкреатического протоков при наличии стеатореи и креатореи.
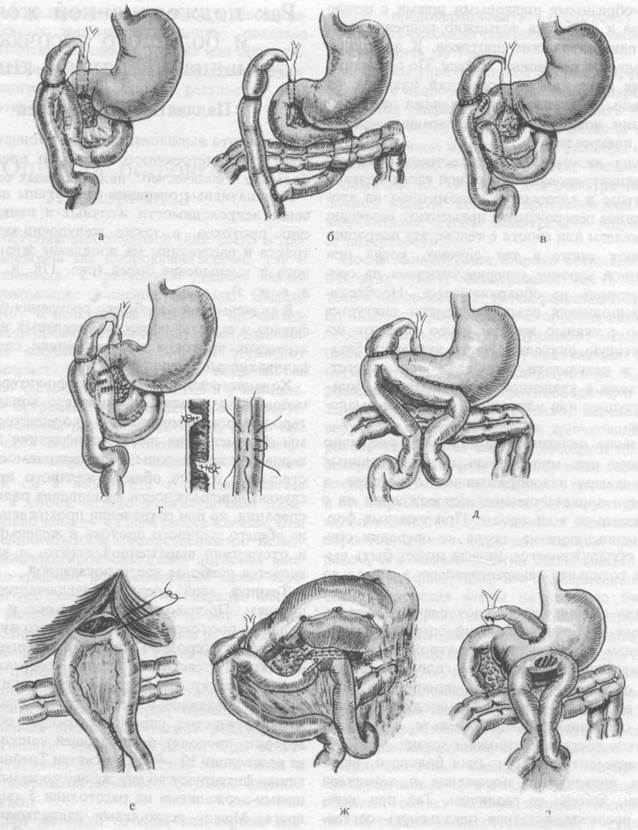
Как и в предыдущей операции, производят холецистоеюностомию с энтеро-энтероанастомозом и заглушкой, только с относительно длинной приводящей петлей тощей кишки. Приводящий участок тощей кишки между заглушкой и холецистоэнтероанастомозом подводят к кистозно расширенной части поджелудочной железы, накладывают кисетный шов на петлю кишки и «капсулу» поджелудочной железы. В середине кисетных швов делают скальпелем отверстия, вскрывающие панкреатический проток и просвет кишки. В панкреатический проток и в просвет кишки вставляют дренажную резиновую или хлорвиниловую трубку и фиксируют ее. Кисеты затягивают и отдельными швами подводят друг к другу. Отток панкреатического сока в кишку происходит через дренажную трубку (рис. 180, а, б, в).
180. Наша методика паллиативной операции с холецистоеюностомиеп и панкреа-тоеюностомией (по этапам).
а-подшивание тощей кишки к кистозно измененной железе в месте наибольшего расширения панкреатического протока и наложение кисетов в соответствующем месте кишки, в центре кисетов-отверстия для введения погружной трубочки, б- сближение кишки и поджелудочной железы по ходу кисетных швов, в - окончательный вид операции
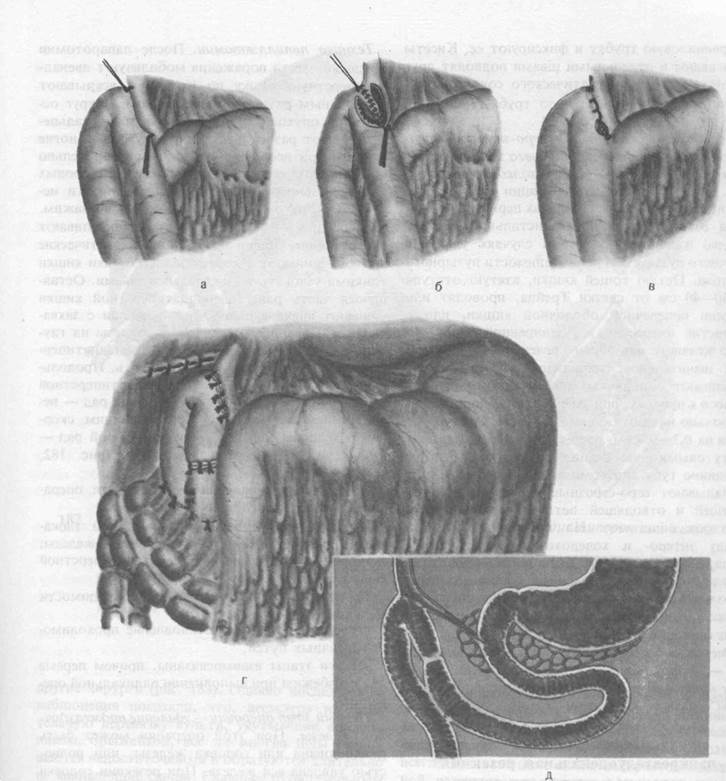 Холедохоеюностомия с энтеро-энтероанастомозом и заглушкой
приводящего конца между энтеро-энтероанастомозом и холедохоеюностомой. Эта
модификация операции применяется при неоперабельных карциномах периампулярной
зоны со сдавлением зоны дистального отдела общего желчного протока в случаях
удаления желчного пузыря или непроходимости пузырного протока. Петлю тощей
кишки, взятую отступя на 30—40 см от связки Трейца, проводят или впереди
поперечной ободочной кишки, или в отверстие mesocolon к расширенной части общего желчного или общего,
печеночного протока. При значительном расширении протока кишку подшивают
однорядными серо-серозными швами косо к протоку, при умеренном — подшивают
продольно на протяжении 2,5—3 см. Отступя от швов на 0,3—0,4 см, рассекают
проток и кишку, Кетгутовыми швами сшивают заднюю, а затем переднюю губу
анастомоза. На переднюю губу накладывают серо-серозные швы. Между приводящей и
отводящей петлями тощей кишки образуют анастомоз. На приводящую петлю между
энтеро- и холедохоэнтероанастомозом накладывают заглушку. Если петлю проводили
позади поперечной ободочной кишки, то верхнюю часть энтероанасгомоза фиксировали
к брыжейке у окна, чтобы анастомоз был проходим ниже фиксации (рис. 181, а. б,
в, г, д).
Холедохоеюностомия с энтеро-энтероанастомозом и заглушкой
приводящего конца между энтеро-энтероанастомозом и холедохоеюностомой. Эта
модификация операции применяется при неоперабельных карциномах периампулярной
зоны со сдавлением зоны дистального отдела общего желчного протока в случаях
удаления желчного пузыря или непроходимости пузырного протока. Петлю тощей
кишки, взятую отступя на 30—40 см от связки Трейца, проводят или впереди
поперечной ободочной кишки, или в отверстие mesocolon к расширенной части общего желчного или общего,
печеночного протока. При значительном расширении протока кишку подшивают
однорядными серо-серозными швами косо к протоку, при умеренном — подшивают
продольно на протяжении 2,5—3 см. Отступя от швов на 0,3—0,4 см, рассекают
проток и кишку, Кетгутовыми швами сшивают заднюю, а затем переднюю губу
анастомоза. На переднюю губу накладывают серо-серозные швы. Между приводящей и
отводящей петлями тощей кишки образуют анастомоз. На приводящую петлю между
энтеро- и холедохоэнтероанастомозом накладывают заглушку. Если петлю проводили
позади поперечной ободочной кишки, то верхнюю часть энтероанасгомоза фиксировали
к брыжейке у окна, чтобы анастомоз был проходим ниже фиксации (рис. 181, а. б,
в, г, д).
181. Холедохоеюностомия с энтеро-энтероанастомозом и заглушкой приводящего конца (по нашей методике).
Операции для отведения желчи (по Лонгмайеру — Куино), вшивание подкапсулярных желчных протоков в кишечник и др. подробно описаны в разделе патологии печени.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.