





Ситуационная задача
Больной М., 31 г. в течение нескольких дней находится в нефрологическом отделении стационара, где получает лечение по поводу острого гломерулонефрита. На третий день начал предъявлять жалобы на чувство тяжести в груди, одышку, затруднение при дыхании.
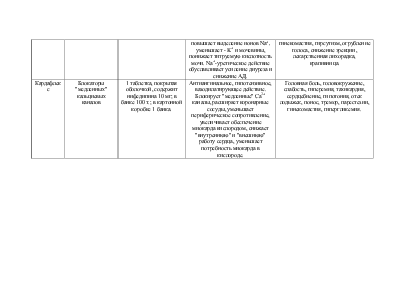
Об-но: Кожа бледная, пастозность лица, веки отечны, t=37.4˚С, щитовидная железа увеличена до I ст. Ограничение подвижности грудной клетки при дыхании, тупой перкуторный звук в нижних отделах легких, тимпанический оттенок звука – в верхних; дыхание в области тупости ослаблено, над верхней границей тупости выслушивается дыхание с бронхиальным оттенком. Хрипов нет. ЧД=24/мин. Тоны сердца ясные, ритмичные, ЧСС=88/ мин, АД=165/95 мм.рт.ст. Живот несколько увеличен в объеме за счет жидкости. С-м XII ребра слабоположительный с обеих сторон, почки не пальпируются. Диурез – 800 мл/сут. Стул в норме.
После осмотра врача было сделано предварительное заключение о развившемся у больного гидротораксе.
1. Отечность век, лица, ног, явления асцита;
2. Головная боль;
3. Одышка при физической нагрузке и в покое, затруднение при дыхании;
4. Чувство тяжести в груди;
5. Боли в поясничной области;
6. Уменьшение диуреза;
7. Повышение температуры тела до 37.3˚С;
8. Слабость, утомляемость;
9. Ограничение жизнедеятельности в виде нарушения функции выделения, дыхания, сердечной деятельности;
10. Ограничение способности к профессиональной деятельности;
11. Ограничение физических нагрузок;
12. Ограничение движения;
13. Ограничение общения и социально-обусловленной деятельности;
Потенциальные проблемы пациента:
1. Риск развития осложнений (ОСН, ОПН).
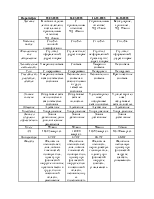
|
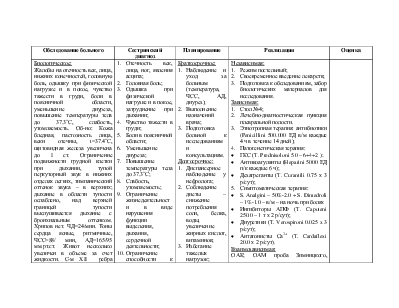
Обследование больного |
Сестринский диагноз |
Планирование |
Реализация |
Оценка |
|
Биологическое: Жалобы на отечность век, лица, нижних конечностей, головную боль, одышку при физической нагрузке и в покое, чувство тяжести в груди, боли в поясничной области, уменьшение диуреза, повышение температуры тела до 37.3˚С, слабость, утомляемость. Об-но: Кожа бледная, пастозность лица, веки отечны, t=37.4˚С, щитовидная железа увеличена до I ст. Ограничение подвижности грудной клетки при дыхании, тупой перкуторный звук в нижних отделах легких, тимпанический оттенок звука – в верхних; дыхание в области тупости ослаблено, над верхней границей тупости выслушивается дыхание с бронхиальным оттенком. Хрипов нет. ЧД=24/мин. Тоны сердца ясные, ритмичные, ЧСС=88/ мин, АД=165/95 мм.рт.ст. Живот несколько увеличен в объеме за счет жидкости. С-м XII ребра слабоположительный с обеих сторон, почки не пальпируются. Диурез – 800 мл/сут. Стул в норме. Психологическое: Адекватен, болезнь воспринимает спокойно. Социальное: 31 год, инженер, замужем, имеет дочь, проживает с семьей в благоустроенной двухкомнатной квартире. Духовное: Атеист |
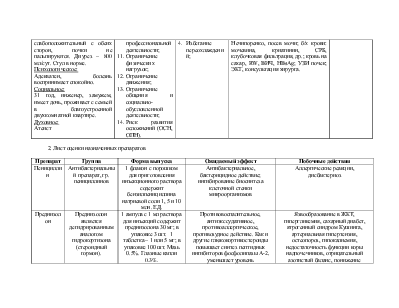
1. Отечность век, лица, ног, явления асцита; 2. Головная боль; 3. Одышка при физической нагрузке и в покое, затруднение при дыхании; 4. Чувство тяжести в груди; 5. Боли в поясничной области; 6. Уменьшение диуреза; 7. Повышение температуры тела до 37.3˚С; 8. Слабость, утомляемость; 9. Ограничение жизнедеятельности в виде нарушения функции выделения, дыхания, сердечной деятельности; 10. Ограничение способности к профессиональной деятельности; 11. Ограничение физических нагрузок; 12. Ограничение движения; 13. Ограничение общения и социально-обусловленной деятельности; 14. Риск развития осложнений (ОСН, ОПН). |
Краткосрочное: 1. Наблюдение и уход за больным (температура, ЧСС, АД, диурез); 2. Выполнение назначений врача; 3. Подготовка больной к исследованиям и консультациям. Долгосрочное: 1. Диспансерное наблюдение у нефролога; 2. Соблюдение диеты – снижение потребления соли, белка, воды, увеличение жирных кислот, витаминов; 3. Избегание тяжелых нагрузок; 4. Избегание переохлаждений; |
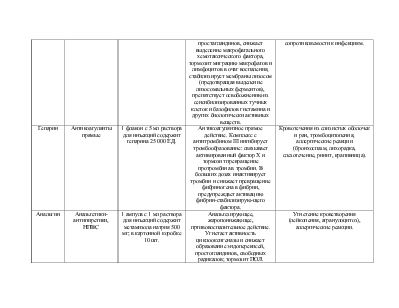
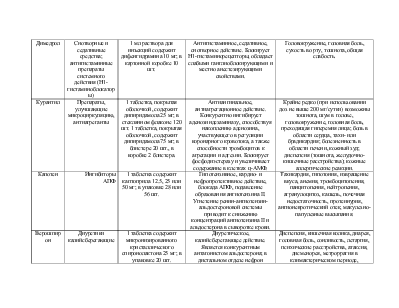
Независимая: 1. Режим постельный; 2. Своевременное введение лекарств; 3. Подготовка к обследованиям, забор биологических материалов для исследования. Зависимая: 1. Стол №4; 2. Лечебно-диагностическая пункция плевральной полости. 3. Этиотропная терапия: антибиотики (Penicillini 500.000 ЕД в/м каждые 4 ч в течение 14 дней); 4. Патогенетическая терапия: · ГКС (T. Prednisoloni 5.0 – 6+4+2 ); · Антикоагулянты (Heparini 5000 ЕД п/к каждые 6 ч); · Дезагреганты (T. Curantili 0.75 х 3 р/сут); 5. Симптоматическая терапия: · S. Analgini – 50%-2.0 + S. Dimedroli – 1%-1.0 – в/м – на ночь при болях · Ингибиторы АПФ (T. Capoteni 250.0 – 1 т х 2 р/сут); · Диуретики (T. Verospironi 0.025 x 3 р/сут); · Антагонисты Са2+ (T. Cardaflexi 20.0 х 2 р/сут). Взаимозависимая: ОАК; ОАМ проба Зимницкого, Нечипоренко, посев мочи; б/х крови: мочевина, криатинин, СРБ, клубочковая фильтрация, др.; кровь на сахар, RW, ВИЧ, HBsAg; УЗИ почек; ЭКГ, консультация хирурга. |
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.