В настоящее время проблеме миастении уделяется большое внимание специалистами практически всех отраслей медицинской науки. Статьи и обзоры по данному вопросу можно найти в публикациях по неврологии, хирургии, анестезиологии, акушерству и гинекологии, а также в различных теоретических журналах, освещающих аспекты нейрофизиологии, иммунологии, патоморфологии, молекулярной патологии, фармакологии и т.д. Основная нагрузка в работе с больными миастенией ложится на плечи практического врача, вынужденного решать сложные вопросы диагностики данного заболевания и проведения необходимого лечения.
Трудности подстерегают врача на всех этапах общения с больным миастенией. Трудно поставить правильный диагноз, провести дифференциальную диагностику с близкими патологическими состояниями, выбрать оптимальные стратегию и тактику лечения, решить проблемы социальной и психологической адаптации больных, вопросы о возможности беременности и родов, а также множество других проблем, возникающих при общении с данной категорией больных, нуждающихся в наблюдении и общении с врачом на протяжении долгих лет болезни, а нередко и после достижения ремиссии.
Диагноз «миастения», как правило, ставиться с большим опозданием, несмотря на простоту клинических проявлений данного заболевания и общедоступность диагностических тестов, подтверждающих этот диагноз. Причинами являются, вероятно, относительная редкость данной болезни и доминирующая среди врачей различных специальностей точка зрения о высокой частоте других патологических состояний, напоминающих по своим клиническим проявлениям миастению.
Под маской миастении протекают многочисленные неврологические феномены, обусловленные поражением самых различных структур периферического нейромоторного аппарата, ЦНС, патологией обмена веществ и желез внутренней секреции. Патологическая утомляемость, свойственная больным миастенией, по ряду своих проявлений напоминает утомляемость больных с неврозами и астеническими расстройствами, наблюдающимися при различных функциональных и органических заболеваниях ЦНС.
Миастения. Наиболее частыми клиническими проявлениями миастении являются нарушения функции экстраокулярной и бульбарной мускулатуры, а также слабость и утомляемость мышц туловища и конечностей. Проведенный анализ выраженности клинических симптомом показал, что минимальная степень глазодвигательных расстройств в виде преходящей диплопии наблюдалась у 31%, умеренная, в виде рецидивирующего офтальмопареза и стойкой диплопии — у 64%, и максимальная, проявляющаяся офтальмоплегией — у 5% из 75% больных, у которых имелись нарушения функции экстраокулярной мускулатуры. Минимальные бульбарные расстройства, проявляющиеся периодическими нарушениями глотания и речи, выявлялись у 57%, умеренные, в виде постоянной, но колеблющейся по степени выраженности дисфонии, гнусавости голоса и периодическими нарушениями глотания — у 30%, и выраженные, проявляющиеся афонией и дисфагией, — у 13% из 54% больных, имевших бульбарные нарушения. Дыхательные расстройства, которые расценивались как минимальные, проявлялись периодическими нарушениями дыхания, возникающими после физической нагрузки, выявлялись у 30%, умеренные, в виде одышки на фоне отмены антихолинэстеразных препаратов либо в период возникновения интеркуррентных инфекций — у 30%, и выраженные, требующие проведения ИВЛ — у 40% из 20% больных, имевших нарушения функции дыхательной мускулатуры. Нарушения функции мышц туловища и конечностей оценивались по 6 балльной шкале, где минимальное снижение функции оценивалось как 4 балла и выявлялось у 18%, умеренное (2—3 балла) — у 62% и выраженное (менее 2 баллов) — у 20% из 60% больных, имевших нарушение функции мышц туловища и конечностей. Мышечные атрофии минимальной и умеренной степеней выраженности выявлялись у 5% больных, возникали, как правило, на фоне выраженных бульбарных расстройств и носили алиментарный характер у 4% больных. Также умеренные амиотрофии наблюдались у 1% обследованных больных, у которых миастения сочеталась с тимомой.
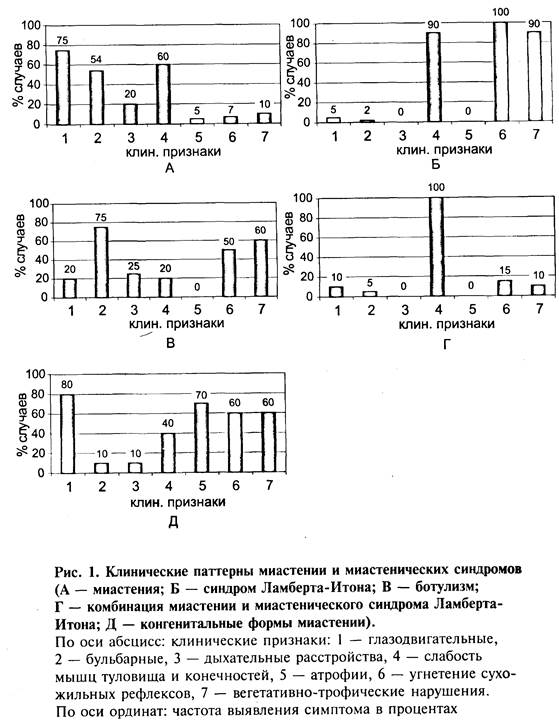
Снижение сухожильных и периостальных рефлексов выявлялось у 7% обследованных больных. Вегетативно-трофические нарушения в виде сухости кожи и слизистых, парестезии, нарушений сердечного ритма, непереносимости ортостатических нагрузок и др. выявлялись у 10% больных миастенией, среди которых у большинства (82%) миастения сочеталась с тимомой. В качестве примера миастенического типа двигательных расстройств можно привести следующее наблюдение.
Больная К., 25 лет, наблюдается в миастеничсском центре с 1980 года. Обратилась с жалобами на опускание век, двоение, слабость мышц лица, затруднение жевания, глотания и периодические нарушения дыхания, слабость и утомляемость в руках и ногах. До обращения в клинику больна около 3 лет. Первыми клиническими проявлениями заболевания были диплопия и рецидивирующий птоз. Затем появились слабость и утомляемость в мышцах рук, затруднения жевания, глотания и речи. В дальнейшем присоединились слабость в ногах и периодические дыхательные расстройства. Весь симптомокомплекс развился в течение 6 месяцев. В неврологическом статусе: асимметричный птоз, офтальмопарез, сопровождающийся диплопией, выраженная слабость мимической мускулатуры — «улыбка рычания», затруднения при жевании, гнусавость голоса, нарушения глотания. В момент осмотра дыхательных расстройств нет. Сила мышц туловища и конечностей была значительно снижена и составила: мышцы шеи — 3 балла, проксимальные отделы рук и ног — 1-2 и 2-3 балла соответственно, дистальные отделы рук и ног — 3 и 4 балла соответственно. Мышечных атрофий нет. Сухожильные рефлексы живые, равномерные. Нарушений чувствительности, координации и статики не выявлено. Введение прозерина приводило к увеличению силы на 1-2 балла во всех исследованных мышцах. При электромиографическом исследовании m. abd. digiti minimi амплитуда М-ответа составила 11,0 мВ. При стимуляции частотой 3 имп/с отмечено уменьшение амплитуды на 25%. При стимуляции частотой 50 имп/с декремент амплитуды М- , ответа составил -40%. В период ПТО амплитуда М-ответа не изменялась, а величина декремента при стимуляции мышцы частотой 3 имп/с уменьшилась до -11%. В период ПТИ величина декремента составила -41%. Диагноз миастении подтверждался также положительным эффектом тимэктомии и последующими курсами глюкокортикоидной и иммуносупрессорной терапии.
Синдром Ламберта-Итона. При миастеническом синдроме Ламберта-Итона обращают внимание наибольшее вовлечение в патологический процесс мышц туловища и проксимальных отделов конечностей, отсутствие сухожильных рефлексов и выраженные вегетативно-трофические нарушения в виде парестезии, сухости во рту, появления металлического привкуса, импотенция, непереносимость ортостатических нагрузок и др. Проведенный анализ показал, что у всех 5% больных, у которых выявлялись глазодвигательные
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание - внизу страницы.